
Acerca de la Revista
Año: 2023
Volumen: 136
Editorial: AMA
TEMAS:
1) Nota de Tapa: "Hospital Interdisciplinario Psicoasistencial Dr. José T. Borda"
2) Artículo Original: "Papel del Delta de PCO2 en la evaluación pronóstica de morbimortalidad en una cohorte de pacientes de un hospital latinoamericano"
3) Historia de la Medicina: Historia de la enseñanza universitaria
4) Historia de la Medicina: El final del Hospital Rawson y la diáspora finochiettista. A 45 años de estos hechos
5) Historia de la Medicina: La Escuela Finochietto. Una mirada personal retrospectiva y prospectiva
Descargar Revista Completa: Rev-2-2023_Completa.pdf
Ver Revista Completa: Rev-2-2023_Completa.pdf
Contenido
Descargar Contenido
Hospital Interdisciplinario Psicoasistencial Dr. José T. Borda
(1869 – 1936)
Asociación Médica Argentina
El Hospital Interdisciplinario Psicoasistencial “José Tiburcio Borda” es un hospital psiquiátrico con internación de la Ciudad Autónoma de Buenos Aires. El prestigioso establecimiento de salud mental es un centro de investigaciones en neurobiología, psicopatología y relaciones psiquismo-cerebro.
Ubicado en la calle Dr. Ramón Carrillo 375 del barrio de Barracas, fue fundado en 1863 con el nombre de Hospicio de San Buenaventura. A lo largo de su historia, atravesó varias transformaciones acordes con el desarrollo científico. En 1873 se denominó “Hospicio de las Mercedes”.
En 1897, inició su actividad el Laboratorio de Anatomía Patológica, a cargo del Dr. Christofredo Jakob, reconocido como propulsor de la Escuela Organicista Nacional. En 1900, se inauguró la Escuela de Enfermería Psiquiátrica. En 1903, se crearon los consultorios de Odontología. En 1904, en virtud del crecimiento de la demanda asistencial, se demolió el edificio San Buenaventura, y fue declarado Hospicio Nacional un año más tarde. En 1931, se inauguraron los Consultorios Externos de Psiquiatría y Neurología. En 1949, el establecimiento pasó a denominarse Hospital Nacional Neuropsiquiátrico de Hombres. En 1957, se iniciaron las Residencias Psiquiátricas. En 1967, ya se denomina Hospital Neuropsiquiátrico “José T. Borda”. El hospital dependió de la administración nacional desde el año 1905, hasta 1993 cuando fue transferido a la esfera del Gobierno de la Ciudad de Buenos Aires. Desde el año 1996 tomó el nombre de Hospital Interdisciplinario Psicoasistencial “José T. Borda”.

Se trata de un hospital asociado a la Facultad de Medicina de la Universidad de Buenos Aires (UBA) desde 1993 por resolución N° 1831/93 de su Consejo Directivo. Cuenta con especialidades médicas destinadas a adultos: Clínica Médica, Kinesiología, Odontología, Psiquiatría, Asistencia, Orientación y Asesoramiento, Hospital de Día, Guardia Psiquiátrica todos los días las 24 horas y Rehabilitación Neurológica.
Tiene como objetivos propiciar la externación y rehabilitación de sus pacientes, generar espacios terapéuticos recreativos, favorecer enlaces con la comunidad y promover la docencia e investigación. Posee una biblioteca y videoteca, y edita La Revista del Borda. Artistas y psicólogos conforman El Frente de Artistas del Borda. Desde el 3 de agosto de 1991 internos y externos del nosocomio integran la emisora Radial Frecuencia Modulada LT 22 (La Colifata).

La institución lleva el nombre de José Tiburcio Borda, destacado psiquiatra y neurobiólogo argentino (Goya, provincia de Corrientes, 28 enero de 1869 - Buenos Aires, 6 septiembre de 1936), quien egresó de la Facultad de Medicina de la UBA en 1897 con la tesis “Algunas consideraciones sobre el pronóstico de la alienación mental”, dirigida por el Dr. Christofredo Jakob. Se interesó particularmente por la anatomía patológica de las enfermedades mentales.
Borda fue reconocido internacionalmente por su clasificación de estas patologías, así como por los trabajos originales “Patología de la parálisis general progresiva”; “Contribución al estudio de su anatomía y de su histología”, “Topografía de los núcleos grises de los segmentos medulares del hombre”, “Contribución al estudio de las alteraciones celulares de los centros nerviosos en formas graves de las psicosis alcohólicas”. Discípulo del doctor Christofredo Jakob, fue Profesor Titular de Clínica Psiquiátrica. Vivió en el entonces Hospicio de las Mercedes desde que fue nombrado Médico practicante Menor Interno, en 1894, hasta su jubilación en 1930.
Prof Dra Inés Bores Ex presidente de la Sociedad Argentina de Historia de la Medicina, AMA. Prof Dra Amalia Bores Ex presidente de la Sociedad Argentina de Historia de la Medicina, AMA. Correo electrónico: inesbores1@gmail.com
Descargar Contenido
ARTÍCULO ORIGINAL
Papel del Delta de PCO2 en la evaluación pronóstica de morbimortalidad en una cohorte de pacientes de un hospital latinoamericano
Dres Luis Andrés Dulcey Sarmiento,1 Juan Sebastián Theran León,2 Valentina Cabrera Peña,3 Rafael Guillermo Parales Strauch,3 Edgar Camilo Blanco Pimiento,3 María Paula Ciliberti Artavia3
1 Facultad de Medicina, Medicina Interna, Universidad Autónoma de Bucaramanga. 2 Facultad de Medicina, Residente en Medicina Familiar, Universidad de Santander. 3 Facultad de Medicina, Pregrado en Medicina, Universidad Autónoma de Bucaramanga. Santander, Colombia.
Resumen Introducción.
El shock séptico es la manifestación más grave de sepsis con tasas de letalidad que pueden llegar hasta el 80%. En los últimos años, ha cobrado relevancia la diferencia arteriovenosa de dióxido de carbono, por su implicación teórica en el metabolismo anaerobio y su significado respecto del normal funcionamiento celular. Por lo antes mencionado, creemos necesario realizar un estudio que nos permita establecer la utilidad de la diferencia arteriovenosa de dióxido de carbono en el paciente con shock séptico de la unidad de cuidados intensivos, como medida indirecta de la perfusión tisular y de la utilización de oxígeno por los tejidos, que nos permita establecer un diagnóstico precoz y el pronóstico de los pacientes críticamente enfermos. Métodos. Estudio observacional, descriptivo y transversal. Muestra de veintiocho pacientes adultos. Resultados. Como se ha registrado en otras series, la mayor parte de los pacientes afectados por shock séptico, en nuestro estudio, fueron hombres mayores de 65 años, con al menos una comorbilidad, siendo el principal sitio de infección el respiratorio (67,9%), asociado a una alta tasa de mortalidad (67%). Conclusiones. Los pacientes con diferencia arteriovenosa de PCO2 mayor a 6 mmHg tienen un riesgo aumentado de muerte de 3,2 veces.
Palabras claves. Metabolismo, anaerobio, mortalidad, choque.
Role of PCO2 Delta in the Prognostic Evaluation of Morbidity and Mortality in a Cohort of Patients from a Latin American Hospital
Summary Introduction.
Septic shock is the most serious manifestation of sepsis with mortality rates that can reach up to 80%. In recent years, the arteriovenous carbon dioxide difference has gained relevance, due to its theoretical implication in anaerobic metabolism and its significance with respect to normal cell function. Due to the aforementioned, we believe it is necessary to carry out a study that allows us to establish the usefulness of the arteriovenous carbon dioxide difference in the patient with septic shock in the intensive care unit as an indirect measure of tissue perfusion and utilization. of oxygen through the tissues, which allows us to establish an early diagnosis and prognosis of critically ill patients. Methods. Observational, descriptive and cross-sectional study. Sample of 28 adult patients. Results. As has been reported in other series, most of the patients affected by septic shock in our study were men over 65 years of age, with at least one comorbidity, the main site of infection being respiratory (67.9%), associated with a high mortality rate (67%) Conclusions. Patients with an arteriovenous PCO2 difference greater than 6 mmHg have a 3.2-fold increased risk of death.
Keywords. Metabolism, Anaerobic, Mortality, Shock.
Introducción
Los últimos años del siglo XX y los primeros del siglo XXI se han caracterizado por la aparición sin precedentes, en los distintos campos de la ciencia y la tecnología, de grandes saltos cuantitativos y de calidad que han mejorado distintos aspectos de la vida cotidiana. Las ciencias médicas no se han encontrado al margen de estos acontecimientos: membranas de circulación extracorpórea, tomografía por emisión de positrones, desfibriladores automáticos externos, cápsulas endoscópicas, ventilación líquida, páncreas biónico, entre otros, son algunos de los avances que este período nos ha aportado. No obstante, existe un sinnúmero de condiciones médicas cuyas tasas de morbimortalidad siguen estando sujetas al diagnóstico precoz y sin dilación de las alteraciones que las caracterizan, siendo el aspecto humano y la pericia del médico fundamentales para su diagnóstico y correcto tratamiento.
Este es el caso del shock, palabra anglosajona que designa el estado de hipoperfusión tisular con pobre o mala utilización del oxígeno aportado a los tejidos y cuya etiología puede ser inmensamente variada y en muchas ocasiones solapada, pudiendo ser el resultado de alteraciones, infecciosas, neurológicas o por pérdida de volumen intravascular efectivo, que, en definitiva, condicionan la disfunción tisular, ya sea por hipoxia o por hipoperfusión (bajo flujo, disminución de la disponibilidad de oxígeno en las mitocondrias, etcétera). Los gastos económicos asociados al tratamiento del shock séptico son elevados. Tan solo en los Estados Unidos se ingresa a más de 1,2 millones de pacientes que manifiestan o desarrollan shock, con costos que rondan los cien mil millones de dólares al año.1 De igual manera, la tasa de mortalidad derivada de este trastorno está íntimamente relacionada con el diagnóstico precoz y la aplicación de medidas encaminadas a contrarrestar los efectos de la utilización inadecuada de oxígeno por los tejidos.
El shock séptico es la manifestación más grave de sepsis, con tasas de letalidad del 40%-50%, que pueden llegar hasta el 80%.2 En aras de reducir las tasas de mortalidad, se han desarrollado métodos que permiten diagnosticar tempranamente los desequilibrios entre el aporte y la utilización de oxígeno a nivel tisular derivados del shock. Métodos como la determinación de lactato sérico, el consumo de oxígeno, el estudio de la relación entre transporte y consumo de oxígeno y el aumento de la producción de anhídrido carbónico son algunos de los más sencillos y costo-efectivos disponibles en la actualidad. La presión parcial de dióxido de carbono es el reflejo del metabolismo anaerobio. El aumento de esta, a nivel venoso, es el resultado de un incremento de la producción anaerobia del mismo, por taponamiento excesivo de hidrogeniones por el bicarbonato, derivados de ácidos fijos o por falta de remoción del dióxido de carbono de los tejidos. En los últimos años, ha cobrado relevancia la diferencia arteriovenosa de dióxido de carbono (delta PCO2), por su implicación teórica en el metabolismo anaerobio y su significado respecto del normal funcionamiento celular. Este parámetro, de fácil medición, se comporta como un indicador indirecto de la perfusión celular capilar. Por lo tanto, su oportuna medición podría permitirnos identificar a la población de alto riesgo de mortalidad, así como optimizar las medidas terapéuticas que estén administrándose.
Por lo antes mencionado, creemos necesario realizar un estudio que nos permita establecer la utilidad de la diferencia arteriovenosa de dióxido de carbono en el paciente con shock séptico de la unidad de cuidados intensivos, como medida indirecta de la perfusión tisular y de la utilización de oxígeno por los tejidos, que nos permita establecer un diagnóstico precoz y el pronóstico de los pacientes críticamente enfermos.
Antecedentes
Definiciones estándar
Delta PCO2 (∆PCO2): diferencia arteriovenosa de dióxido de carbono, medida mediante gasometría. Con muestra venosa obtenida por catéter central localizado en vena cava superior o catéter en arteria pulmonar (sangre venosa mixta).
∆PCO2 = PvCO2-PaCO2. ∆PCO2 = valor de cohorte 6 mmHg.6
En este estudio utilizaremos de manera equivalente los términos delta PCO2, gradiente arteriovenoso de CO2 y diferencia arteriovenosa de CO2.
Sepsis: disfunción orgánica potencialmente mortal causada por una respuesta desregulada del huésped a la infección.7
Shock: incapacidad para proporcionar una perfusión suficiente de sangre oxigenada y sustratos a los tejidos para satisfacer sus necesidades metabólicas.1
Shock séptico: subcategoría de la sepsis en la que las alteraciones circulatorias y del metabolismo celular son lo suficientemente profundas como para aumentar considerablemente la mortalidad.7
Objetivos generales
1. Determinar si el aumento de la diferencia arteriovenosa de dióxido de carbono se relaciona con una mayor mortalidad en el shock séptico.
Específicos
1. Caracterizar a la población de estudio por edad y sexo.
2. Medir la diferencia arteriovenosa de dióxido de carbono en los pacientes con diagnóstico de shock séptico.
3. Identificar los principales focos de infección.
4. Identificar las principales complicaciones en los pacientes con shock séptico.
5. Establecer la relación entre el delta PCO2 y la mortalidad.
Marco metodológico
Tipo de estudio
El presente estudio es de tipo observacional, descriptivo y transversal. Se registrarán los datos referentes al comportamiento del ∆PCO2 y su asociación con la mortalidad en pacientes con shock séptico de la unidad de cuidados intensivos adultos de un hospital de IV nivel en América del Sur.
A los pacientes que cumplieron los criterios de inclusión de este estudio se les realizó, mediante instrumento de recolección de datos estandarizado, el registro de información demográfica y clínica pertinente (edad, género y antecedentes), con la creación de una base datos y la asignación de un código único que quedó asociado de manera intransferible a cada paciente.
La variable ∆PCO2 se trabajará como una variable categórica de dos niveles: pacientes con shock séptico y ∆PCO2 < a 6 mmHg y pacientes con ∆PCO2 ≥ 6 mmHg.
Los datos obtenidos fueron procesados mediante el programa de análisis estadístico SPSS para Windows en su versión más reciente, para su posterior tabulación e interpretación.
Población y muestra
Pacientes mayores de 18 años que fueron atendidos en la Unidad de Cuidados Intensivos de la Policlínica Metropolitana de Caracas con diagnóstico de shock séptico del 01/01/2019 al 31/12/2020 y que cumplieron los criterios de inclusión de este estudio
Criterios de inclusión
• Pacientes mayores de 18 años de edad ingresados en la Unidad de Cuidados Intensivos de la Policlínica Metropolitana de Caracas.
• Pacientes con catéter venoso central o catéter en arteria pulmonar.
• Pacientes a quienes se les haya realizado gasometría arterial y venosa simultánea en sus primeras 12 horas de ingreso a la UCI. Criterios de exclusión
• Menores de 18 años.
• Contraindicación para colocación de catéter venoso central.
• Pacientes sin gasometría arterial y venosa en las primeras 12 horas de ingreso a UCI.
• EPOC.
• Embarazo.
• Enfermedad neuromuscular. Sistema de variables
• Edad: años cumplidos del paciente.
• Género: Femenino / Masculino.
• Días de ingreso en UCI: tiempo de permanencia en UCI.
• Antecedentes: datos aportados por el paciente sobre enfermedades presentes.
• Foco infeccioso: área comprometida del cuerpo.
• Diagnóstico: tipo de infección.
• Tipo de vaso activo: medicación suministrada.
• Requerimiento de ventilación mecánica: Sí/No.
• Valor de Delta PCO2: Diferencia arterio venosa de CO2.
• Complicaciones: descripción de eventos presentados en UCI.
Aspectos éticos
Los aspectos éticos de este trabajo de investigación se llevaron a cabo sobre la base de los criterios del Informe Belmont, ajustados a sus principios de respeto a la persona, beneficencia y justicia, y la declaración de Helsinki de la Asociación Médica Mundial de 1964. Asimismo, estará sujeto a la legislación del país donde fue realizado el estudio y su código de deontología médica de 1985 (actualmente vigente) en su título V, capítulo 4, en lo referente a la investigación en seres humanos. Se mantuvieron los más altos estándares que permitieron el resguardo de la privacidad e integridad física de los participantes. Mediante consentimiento informado se explicaron los objetivos de esta investigación. De igual manera se explicó detalladamente y en lenguaje claro y comprensible los procedimientos que se realizaron y los riesgos y complicaciones inherentes a estos en caso de que los hubiera.
Resultados
Descriptiva general de la muestra Para este estudio, la muestra está conformada por veintiocho pacientes, presentando las siguientes características.
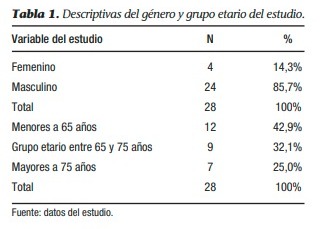
Para este estudio, el 85,7% (24 pacientes) corresponde al género masculino. La edad del grupo registra una media ± desviación estándar de 69 ± 12 años, con una edad mínima de 43 años y una máxima de 93 años; conformando los grupos etarios, el mayor número de pacientes fueron mayores de 65 de edad, al combinar tanto los grupos de 65 y 75 y más de 65 años, lo que representó el 57,1% de todos los casos.
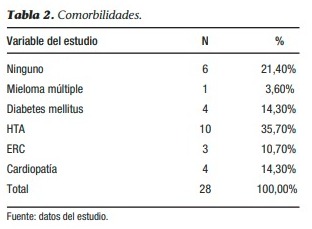
Los antecedentes comórbidos más frecuentes fueron la hipertensión arterial (35,7%), la diabetes mellitus (14,3%), las enfermedades del corazón (14,3%) y la enfermedad renal crónica (10,7%), en orden decreciente de frecuencia.
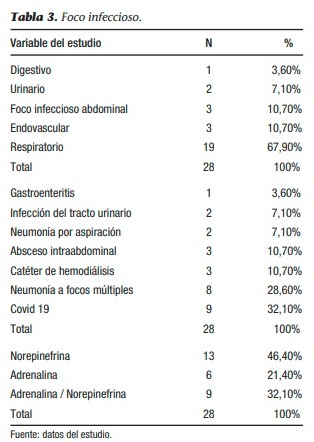
El principal punto de partida para los cuadros infecciosos encontrados durante nuestro estudio fue el respiratorio, con un 67,9 % de todos los casos (19 pacientes), mientras que el 32,1% restante se reparte en distintos órganos o sistemas como el abdominal, el urinario o el endovascular con porcentajes de 10,70%, 7,10% y 10,7%, respectivamente. En cuanto al diagnóstico, el 32,1% (9 pacientes) presentaron covid-19, mientras que la neumonía a focos múltiples registró un 28,6% (neumonías de etiología bacterianas); el resto (39,2% - 11 pacientes) se distribuyeron de la siguiente manera: gastroenteritis 3,6%, ITU 7,10%, neumonías por aspiración 7,10%, infección de catéter de hemodiálisis 10,7 y el porcentaje de abscesos intraabdominales 10,7%.
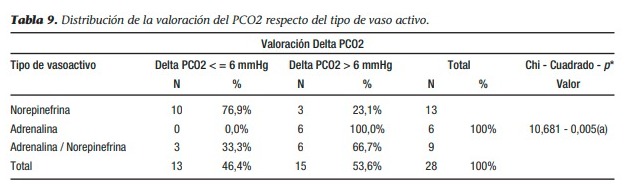
La norepinefrina fue el vasoactivo más aplicado en monoterapia, con un 46,4% (13 pacientes), mientras que la adrenalina se utilizó en el 21,4% (6 pacientes). La combinación de ambos vasoactivos representó el 32,1%.
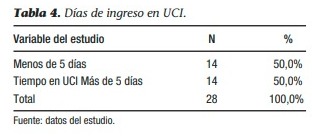
Si bien el tiempo en UCI guarda relación con la aparición de complicaciones y mayor morbimortalidad (demostrado ampliamente en estudios previos), no fue posible obtener variaciones estadísticamente significativas, puesto que se distribuyeron de manera similar los pacientes con estadías en UCI de más o menos de 5 días. 14 pacientes por grupo.

La gran homogeneidad del grupo de estudio queda de manifiesto en esta tabla, en la cual cerca del 90% de los pacientes requirieron, en algún momento de su ingreso a UCI, soporte ventilatorio mecánico, invasivo a no invasivo.
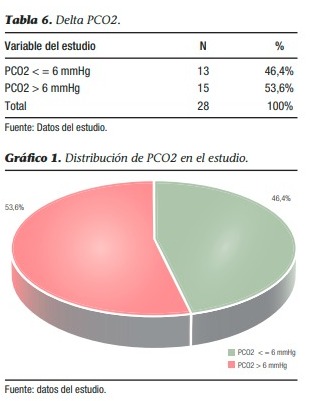
El valor del delta PCO2 se comportó de la siguiente manera en el estudio: el 53,6% de los pacientes presentaron una diferencia arteriovenosa de anhídrido carbónico mayor o igual a 6 milímetros de mercurio. El restante 46,4% se encontraba por debajo de este valor.
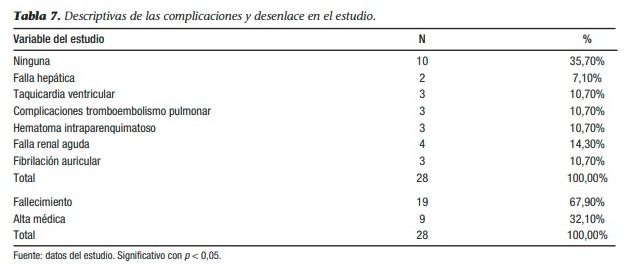
La complicación más frecuente, identificada durante el estudio, fue la falla renal, que afectó al 14,3%, seguido, con igual porcentaje (10,7%), de tromboembolismo pulmonar, taquicardia ventricular, hematoma intraparenquimatoso y fibrilación auricular. Es decir, el 64,3% de los pacientes incluidos en el estudio presentaron alguna complicación. La mortalidad del estudio fue elevada, con valores mayores al 65%. Tan solo el 32,1% de los pacientes que fueron incluidos en esta revisión fueron dados de alta exitosamente al concluir este estudio.
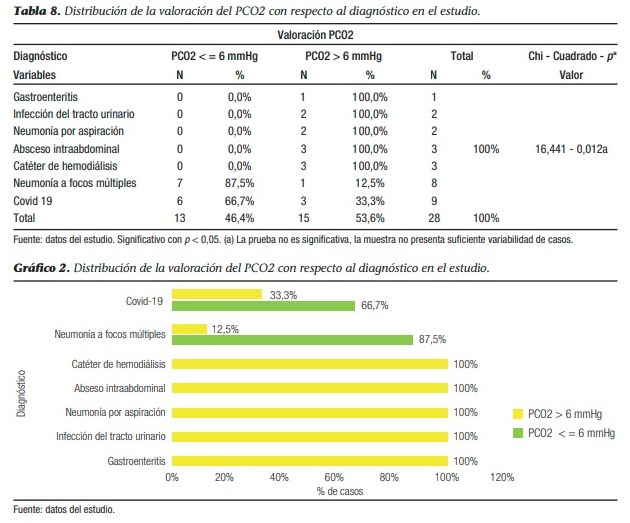
Dada la poca variabilidad de los grupos, no fue posible obtener valores estadísticamente significativos cuando se intentó relacionar el delta PCCO2 mayor o menor a 6 mmHg con las distintas patologías encontradas, hallando entidades mórbidas que solo presentaban pacientes en uno de los dos grupos, por lo que no se puede establecer un análisis estadístico.
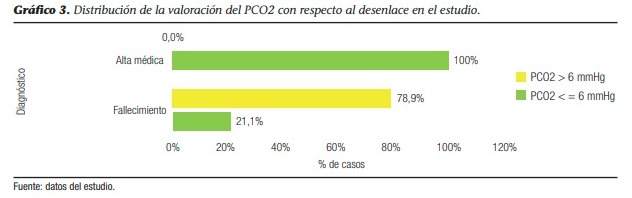
Al establecer la relación entre el delta PCO2 y el desenlace de los pacientes, mediante la prueba estadística chi cuadrado, encontramos que existe una relación estadísticamente significativa entre mortalidad y gradiente arteriovenoso de PCO2. El 100% de los pacientes dados de alta presentaron valores de delta PCO2 inferiores a 6 mmHg. Mientras que de los 23 pacientes fallecidos, el 78,9% presentaron valores de ∆PCO2 ≥ 6 mmHg. Para esta muestra, se tiene un riesgo relativo (OR)= 3,250; esto es, la probabilidad de fallecer se incrementa en 3,2 veces con la presencia de valores de delta PCO2 superiores a 6 mmHg. Más aún, si combinamos los del valor de la ∆PCO2 y el requerimiento de drogas vasoactivas, vemos cómo la necesidad de usar dos drogas con efecto alfa agonista se incrementó en los pacientes con delta PCO2 mayor de 6 mmHg, como se evidencia en la tabla presentada a continuación.
Por otra parte, cuando intentamos combinar variables, en este caso la relación entre delta PCO2 y los días de hospitalización, podemos observar algunas tendencias interesantes. En primer lugar, en los primeros 5 días de ingreso en la unidad de cuidados intensivos, los pacientes que presentaban valores de ∆PCO2 > presentaron un mayor porcentaje de mortalidad (39,3% 0%); no obstante, luego de este período de tiempo (5 días), el porcentaje de fallecimiento se equipara, con cuatro fallecidos en ambos grupos.
Discusión
La hipercapnia tisular aumenta cuando hay falla circulatoria secundaria a hipovolemia, sepsis y cardíaca. La hipercapnia venosa resulta de la oxidación tisular por el incremento del metabolismo anaerobio. El CO2 venoso es dependiente del flujo circulatorio, afectado en nuestro grupo particular de pacientes por la presencia de shock séptico.
Los pacientes de este estudio tuvieron similares estrategias de reanimación y de tratamiento, así como características epidemiológicas comparables entre sí, siendo la principal diferencia entre ellos el gradiente arteriovenoso de CO2.
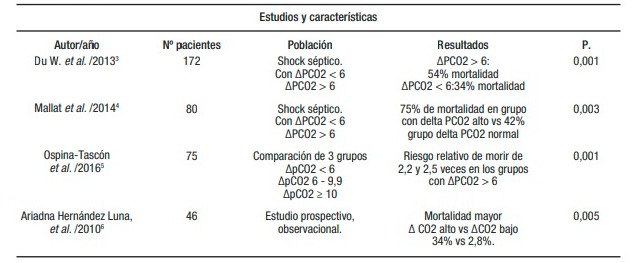
Como se ha registrado en otras series,8 la mayor parte de los pacientes afectados por shock séptico, en nuestro estudio, fueron hombres mayores de 65 años, con al menos una comorbilidad (HTA, DM), siendo el principal sitio de infección el respiratorio (67,9%), asociado a una alta tasa de mortalidad (67%), quizás permeada esta alta mortalidad, por el advenimiento de la pandemia por covid-19 que transitó por uno de sus picos más altos durante los meses en que se desarrolló este trabajo investigativo. Cabe destacar que tan solo los casos confirmados por PCR están incluidos en este estudio como casos confirmados de casos de covid-19; es así cómo un número importante de casos sospechosos solo están registrados como neumonía a focos múltiples. Fue la falla renal la principal complicación en el grupo de pacientes estudiados, necesitando el 89% de todos los pacientes ventilación mecánica invasiva. Estos hallazgos son similares a lo encontrado por Frank Leonel Tianyi,9 en 2019, en su metaanálisis sobre la epidemiologia de la sepsis. El único dato discordante estaría relacionado con la mortalidad, siendo superior en nuestro estudio; no obstante lo antes comentado respecto de la pandemia de covid-19 podría explicarlo a cabalidad. Finalmente, logramos establecer una relación independiente entre el delta PCO2 mayor a 6 mmHg y el riesgo de morir en los pacientes con shock séptico. En nuestro estudio, encontramos que la probabilidad de fallecer se incrementa en 3,2 veces con la presencia de valores de delta PCO2 superiores a 6 mmHg. Datos estos que se asemejan a lo hallado por Ospina-Tascón en 2013,5 en los que los pacientes con delta PCO2 mayores a 6 mmHg tuvieron un riesgo relativo de morir de 2,5 veces respecto de la población general. Resulta llamativo que la totalidad de los pacientes que sobrevivieron tenían valores de diferencia arteriovenosa de dióxido de carbono inferiores a 6 mmHg. Como resultado secundario de este estudio, encontramos una mayor tendencia a utilizar más drogas vasoactivas (adrenalina y noradrenalina) en los pacientes con ∆PCO2 > 6 mmHg. Al combinar las variables días de hospitalización, mortalidad y ∆PCO2, notamos que los pacientes con ∆PCO2 > 6 mmHg fallecieron más precozmente en el estudio y que la probabilidad de morir tiende a equipararse luego de este período de tiempo. Es necesario establecer el momento en que empieza a producirse este aumento y si su elevación precede a otros marcadores habitualmente utilizados, así como si la disminución de estos valores podría disminuir la morbimortalidad a corto plazo, como una meta terapéutica. Otro aspecto a esclarecer será si la magnitud de esta elevación es directamente proporcional a la mortalidad y si este parámetro puede predecir mortalidad en poblaciones con diferentes tipos de shock (cardiogénico, hipovolémico, etcétera). Conclusión La mayoría de los pacientes afectados por shock séptico son varones mayores de 65 años de edad. Las infecciones respiratorias son la principal causa de shock séptico. La falla renal aguda fue la principal complicación asociada al shock séptico. Los pacientes con shock séptico tuvieron una alta tasa de mortalidad (67%). El delta PCO2 mayor de 6 mmHg parece ser un factor de riesgo de mortalidad independiente en pacientes con shock séptico. Los pacientes con diferencia arteriovenosa de PCO2 mayor a 6 mmHg tienen un riesgo aumentado de muerte 3,2 veces mayor que la población general. El delta PCO2 puede tener un valor predictivo de mortalidad en la práctica médica habitual de terapia intensiva. Valores de delta PCO2 inferiores a 6 mmHg pueden ser un objetivo terapéutico en la unidad de cuidados intensivos en la reanimación guiada por objetivos en los pacientes con shock séptico, como se ha visto en otros estudios.10-15 Alentamos al gremio científico dedicado al cuidado de pacientes críticos a hacer mayores revisiones al respecto y poder caracterizar estos aspectos que permiten dictaminar el pronóstico y la mortalidad en pacientes gravemente enfermos, como se ha visto en otros estudios.16-20
Bibliografía
1. Goldman Cecil, edición 25. Pp. 672. Elsevier, 2016.
2. Lavadenz Cuentas LA. Venoarterial carbon dioxide difference as a predictor of mortality. Rev Cient Cienc Méd. 2014;17(2).
3. Du W, Liu DW, Wang XT, Long Y, Chai WZ, Zhou X, et al. Combining central venous-to-arterial partial pressure of carbon dioxide difference and central venous oxygen saturation to guide resuscitation in septic shock. J Crit Care. 2013;28:1110.e1.
4. Mallat J, Pepy F, Lemyze M, Gasan G, Vangrunderbeeck N, Tronchon L, et al. Central venous-to-arterial carbon dioxide partial pressure difference in early resuscitation from septic shock: A prospective observational study. Eur J Anaesthesiol. 2014;31:371-80.
5. Ospina-Tascon GA, Bautista-Rincon DF, Umana M, Tafur JD, Gutiérrez A, García AF, et al. Persistently high venous-toarterial carbon dioxide differences during early resuscitation are associated with poor outcomes in septic shock. Crit Care. 2013;17:R294.
6. Ariadna Hernández L, et al. Delta de dióxido de carbono para valorar perfusión tisular como predictor de mortalidad en choque séptico. Revista de la Sociedad Mexicana de Medicina Crítica. 2011;XXV(2):66-70.
7. Singer M, et al. The Trird International Consensus Definitions for sepsis and shock séptico. JAMA. 2016;315(8):762-74.
8. Chávez-Vivas M, Del Cristo-Martínez A, Tascón AJ. Características epidemiológicas de pacientes con diagnóstico de sepsis y choque séptico en un hospital de la ciudad de Cali, Colombia. Acta méd. Costarric. [Internet]. 2018;60(4):150-6. Disponible en: https://www.scielo. sa.cr/scielo.php?script=sci_arttext&pid=S0001-600220 18000400150&lang=es
9. Tianyi FL, Tochie JN, Danwang C, Mbonda A, Temgoua MN, Mapoh SY, Nkemngu NJ, Tallah E, Bigna JJ. Global epidemiology of septic shock: a protocol for a systematic review and meta-analysis. BMJ Open. 2019;9(11):e032289. DOI: 10.1136/bmjopen-2019- 032289. PMID: 31727659; PMCID: PMC6886960.
10. Proceedings of Reanimation 2021, The French Intensive Care Society International Congress. Ann Intensive Care. 2021;11(Suppl 1):97. DOI: 10.1186/s13613-021- 00862-0. PMID: 34185186. PMCID: PMC8239334.
11. Proceedings of Réanimation 2020, the French Intensive Care Society International Congress. Ann Intensive Care. 2020;10(Suppl 1):16. DOI: 10.1186/s13613-020- 0623-7. PMID: 32048060. PMCID: PMC7013036.
12. Nassar B, Badr M, Van Grunderbeeck N, Temime J, Pepy F, Gasan G, Tronchon L, Thevenin D, Mallat J. Central venous-to-arterial PCO2 difference as a marker to identify fluid responsiveness in septic shock. Sci Rep. 2021;11(1):17256. DOI: 10.1038/s41598-021-96806-6. PMID: 34446823. PMCID: PMC8390642.
13. Mallat J, Vallet B. Ratio of venous-to-arterial PCO2 to arteriovenous oxygen content difference during regional ischemic or hypoxic hypoxia. Sci Rep. 2021;11(1):10172. DOI: 10.1038/s41598-021-89703-5. PMID: 33986417. PMCID: PMC8119496.
14. Mallat J, Lemyze M, Tronchon L, Vallet B, Thevenin D. Use of venous-to-arterial carbon dioxide tension difference to guide resuscitation therapy in septic shock. World J Crit Care Med. 2016;5(1):47-56. DOI: 10.5492/wjccm. v5.i1.47. PMID: 26855893. PMCID: PMC4733455.
15. Robin E, Futier E, Pires O, Fleyfel M, Tavernier B, Lebuffe G, Vallet B. Central venous-to-arterial carbon dioxide difference as a prognostic tool in high-risk surgical patients. Crit Care. 2015;19(1):227. DOI: 10.1186/s13054- 015-0917-6. PMID: 25967737. PMCID: PMC4486687.
16. Mallat J, Mohammad U, Lemyze M, Meddour M, Jonard M, Pepy F, Gasan G, Barrailler S, Temime J, Vangrunderbeeck N, Tronchon L, Thevenin D. Acute hyperventilation increases the central venous-to-arterial PCO2 difference in stable septic shock patients. Ann Intensive Care. 2017;7(1):31. DOI: 10.1186/s13613-017-0258-5. Epub: 20 de marzo de 2017. PMID: 28321801. PMCID: PMC5359263.
17. Huette P, Ellouze O, Abou-Arab O, Guinot PG. Venousto-arterial pCO2 difference in high-risk surgical patients. J Thorac Dis. 2019;11(Suppl. 11):S1551-S1557. DOI: 10.21037/jtd.2019.01.109. PMID: 31388460. PMCID: PMC6642915.
18. Mallat J, Lemyze M, Meddour M, Pepy F, Gasan G, Barrailler S, Durville E, Temime J, Vangrunderbeeck N, Tronchon L, Vallet B, Thevenin D. Ratios of central venous-to-arterial carbon dioxide content or tension to arteriovenous oxygen content are better markers of global anaerobic metabolism than lactate in septic shock patients. Ann Intensive Care. 2016;6(1):10. DOI: 10.1186/s13613-016-0110-3. Epub: 3 de febrero de 2016. PMID: 26842697. PMCID: PMC4740480.
19. Pierrakos C, De Bels D, Nguyen T, Velissaris D, Attou R, Devriendt J, Honore PM, Taccone FS, De Backer D. Changes in central venous-to-arterial carbon dioxide tension induced by fluid bolus in critically ill patients. PLoS One. 2021;16(9):e0257314. DOI: 10.1371/journal.pone.0257314. PMID: 34506589. PMCID: PMC8432848.
20. Portran P, Jacquet-Lagreze M, Schweizer R, Fornier W, Chardonnal L, Pozzi M, Fischer MO, Fellahi JL. Improving the prognostic value of ∆PCO2 following cardiac surgery: a prospective pilot study. J Clin Monit Comput. 2020;34(3):515-23. DOI: 10.1007/s10877-019-00352-6. Epub: 10 de julio de 2019. PMID: 31292833. PMCID: PMC7223397.
Descargar Contenido
HISTORIA DE LA MEDICINA
Historia de la enseñanza universitaria
Dres Mario Valerga,1 Luis Trombetta,2
1 Médico Especialista en Enfermedades Infecciosas. Docente Adscripto, Cátedra de Enfermedades Infecciosas, Facultad de Medicina, Universidad de Buenos Aires. 2 Médico Especialista en Enfermedades Infecciosas. Profesor Titular, Cátedra de Enfermedades Infecciosas, Facultad de Medicina, Universidad de Buenos Aires, Sede Hospital de Enfermedades Infecciosas “Francisco J. Muñiz”. Ciudad Autónoma de Buenos Aires, Argentina.
Resumen
El vocablo “universidad” viene del latín universitas, término que hace referencia a “totalidad” o “reunido en un todo”. Históricamente fue conformado por el grupo de “los que enseñan” y el de “los que aprenden”. Una de las primeras universidades fue la Universidad de Bologna donde si bien predominaban los estudios jurídicos, también se dictaban filosofía, teología, farmacia, astronomía, matemáticas y medicina. Su contrapartida fue la Universidad de París, donde se enseñaba fundamentalmente teología. En esta última institución los pontífices se reservaron la vigilancia de su actuación y enseñanza. La universidad moderna surge del modelo de Guillermo Humboldt, en el que se restablece la coexistencia de la ciencia y la investigación, que constituyen el germen de nuestra relación docencia - investigación. En las universidades de América Latina se destaca la reforma universitaria de Córdoba, uno de cuyos puntos centrales fue la autonomía universitaria, definida como la facultad de los estudiantes de dirigir la Universidad sin la intromisión de los poderes del estado, en el ámbito propio de la deliberación y la decisión libre de los alumnos y maestros, despojados de toda autoridad diferente a su capacidad docente.
Palabras claves. Universidad, enseñanza superior, reforma universitaria.
History of University Education
Summary
The word “university” comes from the Latin universitas, a term that refers to “totality” or “united as a whole”. Historically it was formed by the group of “those who teach” and “those who learn”. One of the first universities was the University of Bologna where, although legal studies predominated, philosophy, theology, pharmacy, astronomy, mathematics and medicine were also taught. Its counterpart was the University of Paris, where theology was the main subject. In the latter institution, the pontiffs reserved for themselves the supervision of their actions and teaching. The modern university arises from the model of William Humboldt, in which the conjunction of science and research is reestablished, which constitute the germ of our teaching-research relationship. In Latin American universities, the university reform of Córdoba stands out, one of the central points of which was university autonomy defined as the faculty of students to direct the University, without the interference of the powers of the state, in the proper scope of deliberation and free decision of students and teachers, stripped of any other authority different from their teaching capacity.
Keywords. University, higher education, university reform.
Universidades del Viejo Mundo
El vocablo “universidad” viene del latín universitas, término que hace referencia a “totalidad” o “reunido en un todo”. Originalmente esta palabra se utilizaba para designar a la totalidad de una corporación de personas que desarrollaban una misma actividad o profesión, por ejemplo, universidad de alfareros o universidad de guerreros. En un principio la sociedad formada por maestros y alumnos fue llamada Universitas Magistorium et scholarium, tiempo después también se le llegó a llamar a esta corporación universitas litterarum por el hecho de ser el lugar que presumía contener todo el conocimiento, pero en nuestros días el término pasó a ser solamente universidad.1
Se admite que la universidad como hoy la conocemos nació en la época medieval, a mediados del siglo XII, respondiendo a una serie de características sociales. Entre estas características merecen destacarse el aumento de la población ocurrido entre los siglos XI y XIV, coincidente con un aumento de la urbanización, cambios en la organización social y el surgimiento del afán por saber, que generó una mayor demanda de educación y fomentó las migraciones estudiantiles y la aparición de un nuevo oficio: el “oficio de enseñar”. Todo este novel “ethos” educativo estuvo, en principio, bajo la tutela del Estado y, principalmente de la Iglesia. El grupo de “los que enseñan” y el de “los que aprenden” conformaron un gremio denominado universitas que fueron los primeros en luchar por la autonomía y el derecho de enseñar y aprender libremente. Estos gremios lograron la protección de las jerarquías superiores (Papa o Emperador) y los primeros privilegios provinieron del hecho de que casi todos los estudiantes y los maestros eran miembros del clero o de la nobleza. Este hecho inicia el concepto de universidad de elite.2
Una de las primeras universidades fue la Universidad de Bologna donde, si bien predominaban los estudios jurídicos, también se dictaba filosofía, teología, farmacia, astronomía, matemáticas y medicina. En esta institución los estudiantes formaban parte de su gobierno, pero para ser rector/ estudiante, se tenían como requisitos ser clérigo, tener 24 años, estar en quinto año y utilizar vestidura talar.3
Su contrapartida fue la Universidad de París, en la que se enseñaba fundamentalmente teología. En esta institución los pontífices se reservaron la vigilancia de su actuación y su enseñanza. En todas estas universidades se les otorgaba a sus graduados una licencia para enseñar, válida en cualquier parte siempre y cuando la universidad que emitiera la licencia tuviera autorización.4
En los siglos XIII y XIV hubo un rápido crecimiento del número de universidades en Europa. Estas instituciones aceptaban estudiantes de diversas procedencias y tenían una jerarquía interna cuyos actores eran: estudiante, bachiller y maestro/doctor. Quizás estas jerarquías representen al estudiante, ayudante y profesor de nuestros días.
En un principio las universidades contaban con cuatro facultades: artes liberales (que equivalen a la actual enseñanza media), medicina, derecho y teología. En cuanto a los métodos de enseñanza, dar un curso significaba leer un libro. Los programas de enseñanza no tenían la lista de materias sino la lista de las obras que debía conocer el alumno.5
La reforma y la contrarreforma cercenaron la libertad académica de las universidades. La Inquisición tuvo un peso negativo importante en la investigación y en España se prohibió el estudio de la anatomía.
En 1628, el médico británico William Harvey, publicó una de las más grandes obras de la medicina, llamada Exercitatio anatomica de motu cordis et sanguinis in animalibus. En esta obra redactada en siete tomos, Harvey describe la existencia de las válvulas venosas, el sentido de la circulación sanguínea y la descripción del corazón como una bomba aspirante impelente, gracias a sus estudios realizados en cerdos. Pocos años más tarde, se autorizó la realización de una autopsia por año con fines académicos en cuerpos de reos condenados a muerte. Este hecho histórico quedó reflejado en “La lección de anatomía”, óleo pintado por Rembrandt en 1632, donde se observa al cirujano holandés Nicolaes Tulp enseñando anatomía a sus discípulos.6 Por efecto de la reforma las universidades se vuelven católicas, luteranas, anglicanas o reformadas y los alumnos toman la nacionalidad del país donde se asienta la institución. En París se adoptó el modelo napoleónico, cuya función consistía en preparar a los profesionales que necesitaba la administración pública y la sociedad. La investigación dejó de ser parte de la universidad.
Universidad moderna
La universidad moderna surge del modelo de Guillermo Humboldt, en el que la ciencia y la investigación vuelven a integrarse, lo que constituyen el germen de nuestra relación docencia - investigación. En el modelo de la Universidad de Berlín, además de estimular el núcleo de docencia - investigación, omienzan los signos incipientes de la autonomía universitaria cuando se establece que debe ser rechazada toda pretensión económica, social o estatal sobre la Universidad.7
En Estados Unidos, en 1862, se promulga la Ley Merrill mediante la cual se otorgan tierras a los estados que estuvieran dispuestos a crear instituciones de educación superior, de este modo, las universidades pasan a tener un espacio físico definido y no son migrantes como en sus comienzos. Otros dos hitos de la educación superior en los Estados Unidos son la aparición de las universidades privadas que si bien cobraban altos aranceles también presentaban sistemas de becas estudiantiles y préstamos. En ellas se sustituyeron las cátedras fijas o unipersonales por un sistema de “departamento” como unidad académica básica.
El sistema de departamentos se propagó rápidamente y se estimuló el trabajo en equipo, se notó una mayor flexibilidad académica, se propició la descentralización universitaria y la flexibilidad curricular, se popularizaron los regímenes tutoriales y, además, este sistema se caracterizó por dar una respuesta rápida y efectiva a las demandas que la sociedad planteaba a las universidades. En tiempos posteriores, algunas universidades, como las de origen inglés y alemán, suprimieron la departamentalización para evitar la formación de guetos de conocimientos; comienza a instalarse además el concepto de interdisciplinariedad.8
En 1963 abrió sus puertas la Universidad Abierta de Inglaterra, inspirada en el propósito de ampliar las oportunidades de educación de nivel superior para la población adulta y trabajadora, mediante el uso de medios de comunicación masivos. Los métodos de enseñanza fueron emisiones televisivas transmitidas por la British Broadcasting Corporation (BBC), trabajos académicos gestionados por correspondencia y cursillos de verano. La Universidad Abierta de Inglaterra comenzaba la era de la educación a distancia.
Universidades del Nuevo Mundo
América Latina es considerada como la primera región que adopta el modelo universitario moderno que se había desarrollado en la Europa medieval, a partir de la acción conjunta de la Corona Española y la Iglesia Católica. Las universidades como instituciones autónomas, autárquicas y soberanas, aunque vinculadas a la jurisdicción eclesiástica, existían cien a doscientos años antes de la emergencia de los estados – nación hispanoamericanos. No sucedió lo mismo en Brasil, donde la creación de las universidades se demoró hasta el siglo XX.9 En el siglo XVI fueron creadas en América Latina cuatro universidades, que coincidieron con las líneas de expansión del dominio español sobre América. Estas nuevas universidades se instalaron en Santo Domingo, México, Lima y Nueva Granada (hoy Colombia). Para el siglo XVII se fundaron siete universidades más, de las cuales la primera fue la Universidad de Córdoba.10
En las universidades coloniales se siguieron dos modelos de institución, uno fue el de la Universidad de Salamanca, donde el idioma universitario era el latín y, el método de enseñanza consistía en la lectura de un texto y su posterior discusión y explicación. La autoridad universitaria estaba constituida por la totalidad del claustro de profesores, quienes se ocupaban de la enseñanza y de la creación de los estatutos. El otro modelo estaba basado en la Universidad de Alcalá de Henares, cuya creación fue autorizada por una bula pontificia. En 1769 hubo una reforma universitaria siguiendo el sentido moderno europeo, que determinó un aumento en el número de ofertas de cátedras y en la propuesta del uso del idioma castellano. Aun así, en las universidades coloniales predominaba la enseñanza de la teología y la principal preocupación era la salvación del hombre.
Las universidades coloniales tuvieron efectos negativos, como el atraso científico en el continente americano y el hecho de haber vivido al margen de la realidad, de modo tal que se preocuparon solo por asuntos triviales poco relacionados con el bienestar de la sociedad. No se había instalado aún el concepto de “extensión universitaria”. Los efectos positivos fueron la concepción unitaria de la universidad, la pretensión de autogobernarse y la participación de los estudiantes en los claustros de algunas de estas instituciones. Con el advenimiento de la República, las universidades coloniales sufren un cambio en su estructura y se adopta el modelo napoleónico, mediante el cual la universidad se somete a la tutela del Estado y se deja de lado la investigación científica. La universidad republicana siguió siendo una institución representativa de las clases dominantes.
La universidad moderna
Puede considerarse que la universidad moderna en América Latina nace a partir de la reforma universitaria de Córdoba de 1918. La reforma universitaria se originó en la Universidad Mayor de San Carlos y Monserrat de la provincia de Córdoba en el año 1918. A partir de este epicentro se extendió a todas las universidades del país y desde allí a toda América Latina. La reforma universitaria fue una insubordinación al régimen universitario imperante hasta ese momento. Como las define Tünnermann,11 las universidades eran los virreinatos del espíritu y conservaban su carácter de academias señoriales. Las características más notables de las universidades argentinas en 1918 eran el dogmatismo, el autoritarismo y la ausencia de participación democrática estudiantil en el gobierno universitario.
El dogmatismo estaba presente en la redacción de los programas de algunas asignaturas que incluían temas como “Deberes para con los amos”, y en el rechazo de tesis doctorales por considerarse contrarias a las instituciones o a la moral.12 El autoritarismo y la falta de expresión democrática en los claustros se expresaba en las normas estatutarias, como el artículo 52 del Estatuto de la Universidad Nacional de Córdoba, que establecía el carácter vitalicio de los consejeros, o por la aceptación en la designación de los profesores titulares que era llevado a cabo por el Poder Ejecutivo.13 Las características primordiales de la reforma universitaria, fueron:14
• La autonomía universitaria.
• La libertad de la enseñanza universitaria.
• El gobierno de los claustros.
• La docencia libre.
• Los concursos y la periodicidad de las cátedras.
• La publicidad de los actos universitarios.
• La asistencia libre.
• La libertad científica y antidogmática.
• El compromiso transformador de la universidad con la sociedad.
• La lucha permanente por la democracia y la independencia soberana de los países latinomericanos.
• El ingreso irrestricto.
• Las políticas de investigación al servicio del interés nacional.
La autonomía universitaria fue concebida como la facultad de los estudiantes de dirigir la universidad sin la intromisión de los poderes del estado, en el ámbito propio de la deliberación y la decisión libre de los alumnos y maestros, despojados de toda otra autoridad que su capacidad docente. Los reformistas plantearon el principio de la libre asistencia a clases para que ninguna compulsión reglamentaria forzara el presentismo.15
La docencia libre establecía que cualquier persona que acreditase los conocimientos necesarios para ejercer la docencia pudiese hacerlo, aún en el caso de que no formara parte de la estructura docente manipulada por la democracia estatal. La selección de los docentes debía darse por concursos en los que los estudiantes debían tener participación. Se garantizaba la libertad de pensamiento tanto para el docente como para los estudiantes, que podrían elegir diferentes cátedras, en lo que se denominó “cátedras paralelas”.16
Otro de los principios importantes de la reforma fue la extensión universitaria, en la cual se sugería que los estudiantes no debían recluirse en los claustros sino vincularse con el conjunto del pueblo. La extensión universitaria era considerada como una obligación del estudiante, que debía devolver al pueblo los conocimientos adquiridos en la universidad.17
Si bien estos principios caracterizaron a la reforma universitaria, el movimiento reformista también luchó por la democracia y contra la dependencia, transformándose en un movimiento popular y antiimperialista que se extendió por toda Latinoamérica.
Bibliografía
1. Chuaqui J. B. (2002) Acerca de la historia de las universidades. Revista chilena de pediatría, vol. 73, núm.6. Disponible en: https://www.scielo.cl/scielo.php?script=sci_ arttext&pid=S0370-41062002000600001
2. Baliñas Fernández C. A.: El sentido de la Universidad, Discurso Inaugural leído en la solemne apertura del curso académico 1979-80, Servicio de Publicaciones de la Universidad de Santiago de Compostela, 1979.
3. Montejano B. La Universidad. Ayer, hoy y siempre. Nueva Hispanidad Académica, Buenos Aires, 2001, p:128.
4. Mondolfo A. Origen de las universidades. Revista de la Universidad Nacional de Córdoba.1964;3(5):43.
5. Tünnermann Bernheim C (1997) Aproximación histórica a la universidad y a su problemática. Consejo de publicaciones de la Universidad de los Andes. Parte 1: Origen de las instituciones universitarias (siglo XVII hasta la creación de la universidad imperial de Napoleón, 1808) pp: 3-19. Parte 2: Universidad moderna (desde la fundación de la Universidad de Berlín, 1810, hasta la reforma universitaria francesa de 1968) pp: 23-32. Parte 3: Desenvolvimiento histórico de la universidad en América Latina (desde las primeras fundaciones universitarias hasta la reforma universitaria de Córdoba) pp: 37-48.
6. Paz Fernández F. Las lecciones de anatomía de Rembrandt. Anales de la Real Academia de Medicina y Cirugía de Valladolid. 2018; 55:43-58.
7. Scherz García L. La Universidad del año 2000. Entre Napoleón y Humboldt. Nueva Sociedad. 1986;84 (Julio – Agosto):91-99.
8. Haskins, C. H. The rise of the Universities, 1959, New York.
9. Hermo J, Pirelli C (2009). La reforma universitaria de Córdoba (Argentina). Su influencia en el origen de un renovado pensamiento emancipatorio en América Latina. En: http://http://beu.extension.unicen.edu.ar/ xmlui/handle/123456789/271
10. Rodríguez Cruz A (2008). Protagonismo de la universidad de Salamanca en los pensadores y forjadores de las universidades hispanoamericanas. En: García Guardilla, Carmen: Pensadores y forjadores de la universidad latinoamericana. Caracas: IESALC – UNESCO/CENDES/ bid&co editores.
11. Tünermann Berheim C (2008). La reforma de Córdoba. Vientre fecundo de la transformación universitaria. En: La reforma universitaria. Desafíos y perspectivas noventa años después. Emir Sades – Hugo Atreites – Pablo Gentahi editores. CLACSO, capítulo 1, pp: 16-19.
12. Genovesi A (1988). Vigencia de la reforma universitaria. Buenos Aires. Ediciones Mariátegui, pp: 5-6.
13. Martínez Estrada E (1956). Los estudiantes hablamos. Suplemento. Revista del Mar Dulce. Buenos Aires, p: 3.
14. Valerga M, Trombetta L. Reforma Universitaria. A 100 años del manifiesto liminar. Revista de la Asociación Médica Argentina. 2018:131(4):24-27.
15. Chiroleu A (2000). La Reforma Universitaria. En: Falcón R (dir): Democracia, conflicto social y renovación de ideas (1916 – 1930). Nueva Historia Argentina. Tomo IV. Buenos Aires. Editorial Sudamericana.
16.Buchbinder P. Pensar la reforma universitaria 100 años después. En: https://www.ries.universia. unam.mx/index.php/ries/article/view/279
17. González J (1922). La Reforma Universitaria. Buenos Aires. Editorial Jesús Menéndez, p: 46.
Descargar Contenido
HISTORIA DE LA MEDICINA
El final del Hospital Rawson y la diáspora finochiettista. A 45 años de estos hechos
Dres Ricardo Jorge Losardo1, Eduardo Francisco Albanese2
1 Jefe del Servicio de Cirugía Plástica, Hospital de Oncología “María Curie”. Profesor Titular, Especialización en Cirugía Plástica, Escuela de Posgrado, Facultad de Medicina, Universidad del Salvador (USAL). 2 Profesor Titular Emérito de Anatomía, Facultad de Medicina, USAL. Exdecano, Facultad de Medicina, USAL. Ciudad Autónoma de Buenos Aires, Argentina.
“Vemos tan lejos porque estamos sobre hombros de gigantes”. Isaac Newton (físico inglés, 1642-1727)
“Un buen maestro es casi tan decisivo en la vida de un hombre como lo es un buen padre y una buena madre”. Gregorio Marañón (médico español, 1887-1960)
Resumen
La Asociación Médica Argentina (AMA) reconoce el valor de la Escuela Quirúrgica de los hermanos Finochietto y por tal motivo efectúa un homenaje anual desde el año 2002. En este artículo se hace una breve reseña histórica del Hospital Rawson, donde se inició y desarrolló dicha escuela. Se resaltan dos hechos: por un lado, el término “diáspora finochiettista”, porque la dispersión de los cirujanos fue obligada y tuvieron que abandonar su lugar de procedencia original, el Hospital Rawson y, por el otro, que dicho nosocomio nació y murió como consecuencia de movimientos políticos cívico-militares.
Palabras claves. Hospital Rawson, Escuela Finochietto, historia de la medicina, salud pública.
The End of the Rawson Hospital and the Finochiettista Diaspora. 45 years after these events
Summary
The Argentine Medical Association (AMA) recognizes the value of the Surgical School of the Finochietto brothers, and for this reason has paid an annual tribute since 2002. Tthis article provides a brief historical review of the Rawson Hospital, where the school was initiated and developed. Two facts are highlighted: on the one hand, the term “Finochiettista diaspora” because the dispersal of the surgeons was forced and they had to leave their original place of origin, the Rawson Hospital; and on the other hand, the fact that this hospital was born and died as a consequence of civil-military political movements.
Keywords. Rawson Hospital, Finochietto School, history of medicine, public health.
Introducción
La Escuela de los hermanos Finochietto logró en sus discípulos no solo una capacitación profesional de excelencia sino inculcar una forma o un método de vida (Figura 1). Es por todos conocido que los cirujanos que pertenecieron a ella vivieron en el Hospital Rawson sus días profesionales más gratificantes.

Este hospital fue gestor de una buena parte del patrimonio quirúrgico de nuestro país y en la época de los hermanos Finochietto se encontraba en pleno apogeo. Fue un hito que difícilmente se repetirá y marcó una época inolvidable para la historia de la medicina argentina.
La escuela quirúrgica de los hermanos Finochietto
El Dr. Enrique Finochietto (1881-1948) fue nombrado en 1914 jefe del Servicio de la Sala VIII de Cirugía en el Hospital Rawson y en 1919 jefe de las Salas XX y XXI de Cirugía en el Pabellón IX.
El Dr. Ricardo Finochietto (1888-1962) ingresó a la Sala de Cirugía del Hospital Rawson en 1912, al año siguiente de haberse recibido. En 1932 fue designado jefe del Servicio de Cirugía del Pabellón II Sala VI, sentando las bases de lo que organizarían ambos hermanos, la Escuela Quirúrgica.
Queda así conformada lo que sería la Escuela Quirúrgica de los hermanos Finochietto (Figura 1). En ella se idearon nuevas técnicas quirúrgicas propias, desarrolladas sobre la base de técnicas de las Escuelas francesa y alemana, las principales de la época y que los hermanos Finochietto habían asimilado en sus viajes y estadías por los países europeos. Enrique era un creador de nuevos métodos, técnicas y de importante instrumental quirúrgico, mientras que Ricardo fue un maestro que volcaba todos esos conocimientos en sus discípulos. Enrique y Ricardo Finochietto formaron una unidad indisoluble, uno como genio creador, el otro como maestro de toda esa obra.
La mística de la Escuela Finochietto se basaba en una dedicación máxima a la Sala del hospital y al paciente, al cumplimiento estricto y detallado de las normas establecidas, de los métodos y técnicas empleadas, así como a la capacitación y el estudio permanente de la bibliografía. En resumen, era la unión de disciplina, sacrificio y perseverancia. En el ámbito de la Escuela comenzaron a desarrollarse las Sesiones Quirúrgicas para Graduados, abiertas a médicos del país y del extranjero. En 1938, Ricardo Finochietto creó la Escuela Quirúrgica para Graduados, cuyo reconocimiento oficial como Escuela Quirúrgica Municipal para Graduados (EQMG) fue en 1949, por decreto/ordenanza 1647 del 18 de febrero, al año siguiente de la muerte de Enrique. En 1953 se organizó el Curso de Cirugía Básica para Graduados.
En la Escuela Quirúrgica se formaron grandes cirujanos de la época, muchos de ellos pioneros en las distintas especialidades quirúrgicas que se desarrollaban a partir de los adelantos técnicos que se iban produciendo: neurocirugía, cirugía de cabeza y cuello, cirugía pulmonar, cirugía cardíaca, cirugía del esófago, cirugía gastrointestinal, cirugía vascular, cirugía de mano, cirugía plástica y reconstructiva, entre otras. Todos ellos verdaderos maestros de la Escuela Quirúrgica argentina. Los hermanos Finochietto y su Escuela, así como sus discípulos, han contribuido decididamente a ubicar la cirugía argentina como punto de referencia obligado en Latinoamérica y en algunas especialidades a nivel mundial.
René Leriche, gran cirujano francés de la primera mitad del siglo XX escribió en 1951 un hermoso libro titulado La Philosophie de la Chirurgie. En él escribe refiriéndose a las escuelas quirúrgicas del mundo: “En el tiempo presente yo no veo más que una que, por la personalidad de sus creadores y por la perfección de sus procedimientos operatorios, merece una mención especial, la Escuela de Enrique y Ricardo Finochietto de Buenos Aires”.
Algunos aspectos históricos del Hospital Rawson
El Hospital Rawson era uno de los más prestigiosos del sistema público de salud del país, poseedor de profesionales de excelencia y cuna de una de las escuelas quirúrgicas más importantes de América. Era un hospital pabellonado al mejor estilo francés como, por ejemplo, el Hospital La Pitié Salpêtrière de París, una institución de excelencia que aún hoy funciona. En 1968 se celebró el centenario del hospital, con unas jornadas científicas que duraron una semana. Fue un momento importante y asistió hasta el presidente de la nación, el teniente general Juan Carlos Onganía (1966-1970). El Hospital Rawson poseía, enese entonces, cuatro hectáreas y media con diecisiete pabellones que tenían veinticinco salas. El director de la institución, por concurso, era el Dr. Luis A. Etchegoyen (1967-1977), médico sanitarista y experto en administración hospitalaria, quien asumió la dirección a los 36 años de edad.
La historia nos recuerda que un grupo de jóvenes estudiantes universitarios –que luego integrarían la generación del 80– fueron los propulsores de la creación del hospital, encabezados por José C. Paz (Figura 2), con el fin de apoyar sanitariamente la Guerra de la Triple Alianza (1864-1870). La idea era hacer un hospital para albergar a los lisiados o inválidos de la guerra traídos a Buenos Aires. Con el fin de obtener fondos para la construcción de este hospital, José C. Paz creó, el 1º de enero de 1867, el semanario dominical El Inválido Argentino, de 8 páginas, que traía las noticias que llegaban del frente. Salió durante un año y fue el precursor del diario La Prensa, que sería fundado el 18 de octubre de 1869. Unos tres meses después, se fundaría el diario La Nación, el 4 de enero de 1870 (Figura 3). Ambos de expresiones mediáticas opuestas: roquistas y mitristas, respectivamente, que, con el tiempo se constituirían en los más importantes del país y también de América (Figura 4)



El hospital fue inaugurado el 24 de mayo de 1868, con la presencia del presidente de la nación, Gral. Bartolomé Mitre (1862-1868) y el gobernador de la provincia (bajo cuya jurisdicción se encontraba la municipalidad), Adolfo Alsina (1866-1868), y se lo denominó Hospicio de los Inválidos. El gobierno cedió el terreno y fue creado gracias a una importante colecta pública. En ese entonces, la población del país no llegaba a los dos millones de habitantes, según el censo nacional de 1869, y de ellos casi el 80% eran analfabetos. El promedio de vida era de 30 años.
Con los años, su función fue cambiando y fue incorporado a la sanidad común. Basta recordar que en 1871 la fiebre amarilla azotó Buenos Aires y este hospital fue un centro de atención de aquellos pacientes. Su denominación original ya no tenía que ver con sus nuevas funciones y también se le habían hecho varias reformas y ampliaciones. Unos veinticinco años después de su creación, se lo llamó “Dr. Guillermo Rawson”, en honor al médico higienista y político argentino, quien había sido uno de los cinco ministros del presidente Mitre (Figura 5). Y unos cincuenta años después de su creación, luego de otras remodelaciones, se celebró su reapertura, en abril de 1926.

El 9 de noviembre de 1914, el Dr. Luis Agote, en el Pabellón Modelo de Clínica Médica -anexado a la Universidad de Buenos Aires– hizo la primera transfusión de sangre citratada en el mundo en un paciente (Figura 6). A los pocos días, se hizo la segunda transfusión en otro paciente y presenciaron el acontecimiento el rector de la Universidad de Buenos Aires, Dr. Eufemio Uballes; el decano de la Facultad de Medicina, Dr. Luis Güemes; el intendente municipal, Enrique Palacio, y el director de la Asistencia Pública, Dr. Baldomero Sommer; entre otros. En ese entonces, la población del país ya llegaba a los ocho millones de habitantes según el censo nacional de 1914. La población se había cuadruplicado en 45 años.
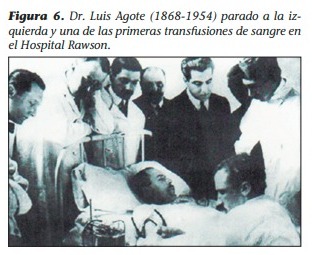
Cuenta Etchegoyen: “Luis Agote en 1914 descubre accidentalmente que con el citrato de sodio la sangre permanece incoagulable, luego perfecciona el método y lo comunica a las embajadas de los países -que en ese entonces- estaban en la Primera Guerra Mundial. Algunas reciben el descubrimiento y otras no. En esa época, un belga hace el mismo descubrimiento que Agote y se adjudica el mismo”. Luego señala: “…estaban los hermanos Finochietto, Enrique y Ricardo, que concitaban la convergencia de una medicina que estaba creciendo. Se crea la Escuela Quirúrgica Municipal para Graduados, y el Rawson crece en función de ciertas disciplinas quirúrgicas”. Con respecto a la importancia de la institución, Etchegoyen, afirma: “Era un hospital con mucho peso político. Se decía que de allí salía el presidente de la AFA (Asociación del Fútbol Argentino) (El Diario del Mundo Hospitalario, septiembre de 1991, pág. 8). En ese sentido, recordemos que en 1890 después de la revolución contra las autoridades nacionales de turno, estuvo escondido como enfermo, a los 38 años de edad, el Dr. Hipólito Yrigoyen, quien años más tarde sería electo dos veces como presidente de la nación (1916-1922 y 1928-1930). Esto sería posible gracias a la sanción de la Ley Sáenz Peña (1912), que permitió -a través del sufragio secreto y obligatorio para los varones- lograr elecciones trasparentes.
El final del Hospital Rawson
La dirección del hospital, a cargo del Dr. Etchegoyen, estuvo tres años intervenida, desde 1973 a 1976. De tal manera que convivieron el interventor (designado por las autoridades municipales) y el director en la conducción del hospital, quedando este último con funciones muy limitadas. La razón de la intervención, a pesar de estar en un breve período democrático, tenía que ver con la conmoción general que vivía el país en aquella época. El cierre del hospital Rawson en 1978 fue una decisión política de las autoridades municipales (a través de un decreto del intendente de la ciudad), y el país vivía en ese entonces otro de sus períodos “no democráticos”.
Sin embargo, a mediados de la década de 1970, se hizo evidente un atraso en el mantenimiento de la estructura edilicia, una escasez en la compra de insumos y medicamentos, una falta de renovación de los recursos humanos y un retraso de la tecnología. Todo esto hacía más difícil prestar los habituales servicios asistenciales. De esta manera, se entró en una “obsolescencia programada” que finalizaría con el cierre del mismo. Los médicos y profesionales de la salud que trabajaban en dicho hospital luchaban día a día para evitar la medida anunciada del cierre. Algunos de ellos fueron sancionados por las autoridades políticas municipales de turno.
Los Amigos del Rawson fue un grupo que empezó trabajando en 1977-1978 cuando ya se observaba que la situación del hospital era delicada y se preveía el cierre. El Dr. Manuel José Vázquez, en 1978, era jefe de sección de cirugía torácica de la sala VI del pabellón II, cuyo jefe era Vilanova y el hospital todavía funcionaba. En ese momento se creó el Club Amigos del Rawson. Ya el hospital tenía firmada su defunción desde el punto de vista político. La dirección de la Escuela Quirúrgica Municipal para Graduados estaba a cargo del Dr. Delfín Luis Vilanova (desde 1972 hasta 1983) que luego del cierre se trasladó al Hospital Argerich. Posteriormente, pasó en 1984 al Hospital Ramos Mejía a cargo del Dr. Roberto A. Garriz. En ese entonces, a pesar de las circunstancias adversas, el Hospital Rawson, geográficamente bien ubicado, contaba con quinientas camas y profesionales de primer nivel, distribuidos en treinta y ocho servicios de distintas especialidades y con una escuela quirúrgica de trascendencia continental. Se hacían cien cirugías por día. Era el hospital que tenía la mayor casuística quirúrgica del país; no había razones lógicas para dicho cierre.
El motivo del cierre del hospital fue complejo. Según algunas versiones se dijo que como el titular de la Secretaría de Salud Pública de la Municipalidad de la Ciudad de Buenos Aires era un militar de la Armada Argentina y que, por supuesto no era especialista en el tema, recibió asesoramiento profesional y en función de ello las autoridades resolvieron el cierre. También circuló la versión de que la municipalidad iba a hacer una reforma dejando solo seis hospitales generales de agudos de base, y que el Rawson no estaba entre ellos por su antigua edificación. También estaba la idea de demolerlo y realizar allí un barrio para oficiales de la Fuerza Aérea.
El Dr. Manuel Vázquez decía: “El asunto del cierre del Rawson tuvo como protagonistas a los militares, pero estos actuaron asesorados por médicos que no tenían nada de militares, que nos conocían a nosotros, nos veían todos los días y eran enemigos del Rawson. Eran de otros hospitales y tenían ciertos celos de la magnitud e importancia de la escuela de los Finochietto. Imagínese que en el momento del cierre éramos el hospital más importante de Latinoamérica. Las excusas o motivos para su clausura fueron: “Sí, pero tienen muchas camas, es obsoleto, es un edificio viejo”. Yo le dije al secretario de Salud de la comuna de aquel entonces… “Mire lo fabuloso que es este hospital”, a lo que me respondió: ‘Sí, pero tiene un inconveniente y es su antigüedad’. Esto no es válido, ya que, en Palo Alto, California, existe uno igual y de la misma data que es, hoy en día, la última palabra en atención” (El Diario del Mundo Hospitalario, septiembre de 1991, pág. 9). Como consecuencia del cierre, se disminuyeron las camas en la entonces Capital Federal y se afectó la capacidad de los hospitales públicos de la ciudad. Las autoridades municipales prometieron construir un hospital nuevo con menos camas, alrededor de trescientas, pero esto nunca se llevó adelante.
La diáspora quirúrgica finochiettista y las gestiones de reapertura
Todos los trabajadores fueron dispersados en distintos nosocomios y muchos recibieron a los cirujanos finochiettistas, que llevaron el espíritu y el accionar de la escuela a esos otros establecimientos, sembrando la semilla de los hermanos Finochietto, que traería luego en jóvenes generaciones su buena cosecha. Se iniciaba así lo que podemos llamar “la diáspora finochiettista”. El término nos parece válido porque la dispersión fue obligada y tuvieron que abandonar su lugar de procedencia original. Uno de los cirujanos que más trabajó para la reapertura del hospital fue el Dr. Manuel J. Vázquez. Después del cierre y gracias a la creación del Club de Amigos del Rawson durante los años 1982 y 1983 –cuando se había nuevamente interrumpido la institucionalidad democrática– se estuvo cerca de obtener alguna posibilidad de reapertura. A los Amigos del Rawson, con más de mil socios entre profesionales, técnicos y empleados, se sumaron además comerciantes, industriales y vecinos. Hicieron una gran campaña en el ambiente médico y se establecieron contactos con funcionarios de la salud pública y autoridades municipales. Los militares de turno hicieron entonces una consulta a un reconocido médico sanitarista que había estado ligado a la dirección del hospital, quien desestimó su reapertura en razón del daño que había sufrido la institución en esos cinco años de cierre.
Luego vino la época democrática a pesar de las alentadoras promesas de los dos principales candidatos presidenciales de aquel entonces, cuando uno de ellos ganó la elección y se constituyó en gobierno, se fue desvaneciendo la idea de reabrirlo. Todas las gestiones realizadas con las autoridades municipales en la reciente democracia que vivía el país fueron fallidas. La realidad les demostró a los políticos que tenían otras cuestiones más urgentes y prioritarias, ya que en el país se reiniciaba una época democrática luego de varios años. El Dr. Manuel Vázquez hasta 1990 siguió con esperanza y entusiasmo la lucha por la reapertura, y realizaba periódicamente distintos relevamientos sobre el exhospital; recorría las instalaciones y registraba su funcionamiento (asilo de ancianos, reconocimiento médico, sanidad escolar, consultorio odontológico, guardería, capilla, farmacia, cooperadora, etc.).
Una tarea quijotesca. Señalemos que los discípulos de la escuela tuvieron que sobrellevar cuatro difíciles momentos: en 1948 fallece Enrique Finochietto, en 1955 Ricardo Finochietto fue forzado a dejar la jefatura del Servicio de Cirugía del Hospital Rawson, en 1962 este fallece y en 1978 cierra el Hospital Rawson. Muchos discípulos de la Escuela Finochiettista se congregaron en la Facultad de Medicina de la Universidad del Salvador (USAL), ya que Ricardo hizo una importante donación de sus libros, instrumentos, mobiliarios y ficheros a esta institución académica.
Consideraciones político-sociales
Hoy a 45 años de aquellos acontecimientos, podemos afirmar que el cierre del Hospital Rawson en esos tiempos fue un error conceptual de política sanitaria. Una mezcla de soberbia y envidia, en la que participaron distintos grupos. Se perdió una institución emblemática, de empuje y de una fuerza única, que marcó una época de esplendor y gloria en la salud pública argentina. El conocimiento de la historia detallada de la fundación y del cierre del Hospital Rawson nos permite comprender que esta institución -a nuestro criterio- nació y murió como consecuencia de movimientos políticos cívicos-militares.
El Hospital Rawson nació en el período histórico de la Argentina en el que se terminó de consolidar la organización nacional (1862-1880) con las presidencias de Mitre, Sarmiento y Avellaneda. En esos años, se integró la provincia de Buenos Aires a la Confederación Argentina, y se logró la unión nacional, constituyendo la República Argentina. Estas “presidencias históricas” (así se las llaman) fueron sucedidas por otro período constitucional -denominado “la república conservadora” (1880-1914)- iniciada por Julio A. Roca y que fue gobernada por la generación del 80, que le dio al país un rápido crecimiento económico y poblacional, así como una trasformación cultural importante. Esta generación del 80 fue la que promovió la creación del hospital.
Finalmente, desde 1978, año del cierre del Hospital Rawson -cuando cumplía sus 110 años de existencia y a 16 años del fallecimiento de Ricardo y a 30 del de Enrique-, los integrantes de la escuela de Finochietto lucharon contra viento y marea para que aquel proyecto no se desvaneciera y sintieron todo un compromiso el pertenecer a ella. Hoy sus seguidores permanecen con el espíritu, la motivación y las ideas de sus maestros, haciendo de guías a futuras generaciones médicas. Por otra parte, Ricardo Finochietto personalmente no fue ajeno a aquellos vaivenes políticos y a fines de 1955 fue forzado a dejar la jefatura del Servicio de Cirugía en el Hospital Rawson. Al desaparecer aquel vínculo hospitalario con sus discípulos, se potenciaron los encuentros en la biblioteca de su hogar y en los sanatorios Podestá y Finochietto, donde operaba. En 1984, con la instalación del gobierno democrático, se levantó la cesantía posmortem que pesaba sobre Ricardo.
La Asociación Médica Argentina y su compromiso con la Escuela de Finochietto
En la AMA, desde el año 2002, se realizaron de manera anual, por un lado, un homenaje a la Escuela Quirúrgica Finochietto y, por el otro, la entrega del Premio Enrique y Ricardo Finochietto, con los cuales se honraba y se recordaba a sus dos maestros -don Enrique y don Ricardo- y a toda su Escuela, mostrando la relación de esta institución con esta. Con motivo de la pandemia, estos actos presenciales fueron interrumpidos (Figura 7). Estos actos de homenaje que se realizan en el Aula Magna “Dr. Mariano Castex” estaban a cargo de una comisión integrada por destacados cirujanos y se llevaban a cabo en la última semana de abril, rememorando el 28 de abril, que es la fecha de nacimiento de Ricardo Finochietto. De esta manera le daban vida al valor formativo de aquellos cirujanos, cuya tarea y mística continúa y trasciende con los discípulos -directos e indirectos- después de tantos años.

Además, en la AMA se creó en el año 2003 el Salón de Reuniones Finochietto, en la planta baja, donde se encuentra un busto de Ricardo Finochietto (Figura 8), realizado por el escultor argentino Agustín Riganelli (1890-1949). Este fue donado por el Dr. José A. Cerisola. Es de destacar que, en 1941, cuando Ricardo Finochietto se incorporó a la Academia Nacional de Medicina como nuevo Académico de Número ocupando el sitial Nº 11, en reemplazo de Avelino Gutiérrez, su presidente era Mariano R. Castex y el discurso de recepción fue de Marcelino Herrera-Vegas, ambos expresidentes de la AMA.

Aclaración: el Dr. Ricardo Losardo es cirujano plástico y se formó en los Servicios de Cirugía Plástica de los Hospitales Generales de Agudos “José María Ramos Mejía” (jefe: Dr. José A. Cerisola) y “Carlos Durand” (jefe: Dr. Ulises M. De Santis) y se desempeña como jefe de Servicio desde hace veintisiete años en el Hospital de Oncología “María Curie”, de la ciudad de Buenos Aires, donde hizo escuela. Los tres Servicios de formación Finochiettista. También es profesor de la Facultad de Medicina de la Universidad del Salvador, donde compartió varias actividades con los Dres. Héctor Marino y Alfonso Roque Albanese, cirujanos de la primera generación de discípulos del Dr. Ricardo Finochietto y que enseñaban allí.
El Dr. Eduardo Albanese y su hermano el Dr. Alfonso Miguel Albanese, cirujanos, tuvieron como maestro y se formaron quirúrgicamente con su padre, el Dr. Alfonso Roque Albanese, discípulo directo del Dr. Ricardo Finochietto y de la primera generación de la escuela quirúrgica de los hermanos Finochietto.
Bibliografía
1. Asociación Médica Argentina, página web. Historia del origen y evolución de la Escuela Quirúrgica del Hospital Rawson: https://www.ama-med.org.ar/images/ uploads/files/Historia%20Escuela%20Quirurgica%20 Finochietto.pdf
2. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2002. https://www.ama-med.org.ar/images/uploads/ files/ActoFinochietto2002.pdf
3. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2003. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Finochietto%202003.pdf
4. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2004. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202004.pdf
5. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2005. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202005.pdf
6. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2006. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202006.pdf
7. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2007. http://www.ama-med.org.ar/uploads_archivos/ 319/nota-societaria4-2009.pdf
8. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2008. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202008.pdf
9. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2009. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202009.pdf
10. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2010. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202010.pdf
11. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2011. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202011.pdf
12. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2012. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202012.pdf
13. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2013. https://www.ama-med.org.ar/images/uploads/ files/Acto%20Homenaje%20Finochietto%202013.pdf
14. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2014. https://www.ama-med.org.ar/images/uploads/files/Acto%20Finochietto%202014.pdf
15. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2015. https://www.ama-med.org.ar/uploads_archivos/ 672/PAG%20N%C2%BA%204%20a%2010-NOT%20 SOC%20pdf.pdf
16. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2016. https://www.ama-med.org.ar/images/uploads/ files/Premio%20Finochietto%202016.pdf
17. Acto de Homenaje a la Escuela Quirúrgica Finochietto 2017. https://www.ama-med.org.ar/uploads_archivos/ 1353/Rev-3-2017-Pag-4-%20Galmes_M_A.pdf
18. Última lección del Dr. Ricardo Finochietto. Asociación Médica Argentina. https://www.youtube.com/watch? v=MogrONvtNA0
Descargar Contenido
HISTORIA DE LA MEDICINA
La Escuela Finochietto. Una mirada personal retrospectiva y prospectiva
Dr José Luis Cabouli
Médico cirujano de los hospitales Rawson, Argerich y Ramos Mejía. Ex miembro titular de la Academia Argentina de Cirugía y de la Sociedad de Cirugía Plástica de Buenos Aires. Ciudad Autónoma de Buenos Aires, Argentina.
Resumen
En este artículo el autor primero relata su ingreso y su formación como cirujano en la Escuela Finochietto; comparte sus sentires íntimos, las anécdotas y las experiencias vividas junto a discípulos directos de Ricardo Finochietto, en particular con su maestro, Delfín Luis Vilanova. Más adelante, el relato cuenta sobre su especialización como cirujano plástico junto al Dr. José Alberto Cerisola, también discípulo directo de Finochietto. Y por último, el autor habla sobre su proceso de «mutación» de cirujano a terapeuta y sobre cómo influyó la formación como cirujano en la Escuela en el desarrollo de la técnica terapéutica que emplea.
Palabras claves. Hospital Rawson, Escuela Finochietto, cirugía, historia de la medicina.
Finochietto School. A Personal Retrospective and Prospective View
Summary
In this article, the author first relates his admission and training as a surgeon at the Finochietto School. He shares his intimate feelings, anecdotes and experiences with direct disciples of Ricardo Finochietto, particularly with his teacher, Delfín Luis Vilanova. Later on, he talks about his specialization as a plastic surgeon together with Dr. José Alberto Cerisola, also a direct disciple of Finochietto. Finally, he refers to the process of “mutation” from surgeon to therapist and how his training as a surgeon at the School influenced the development of the therapeutic technique that he uses.
Keywords. Rawson Hospital, Finochietto School, Surgery, History of Medicine.
Introducción
Conocida es la historia de la Escuela de los hermanos Finochietto y su influencia en la formación de cirujanos quienes, a su vez, han sido maestros de la cirugía argentina. Sabido es también que su influencia fue más allá de la mera formación quirúrgica para moldear un método de vida en muchos de sus discípulos.
Ahora bien, no es frecuente que un cirujano que atravesó todas las etapas de su formación con el rigor de la disciplina de la Escuela, alcanzó una especialidad y, más tarde, una subespecialidad, deje la cirugía para desarrollar una actividad profesional completamente diferente pero que replica los valores, el método y el modelo de la Escuela. A continuación contaré mis vivencias durante ese recorrido. Empezaré con mi admisión en la Escuela Finochietto y seguiré con el impacto que produjo en mi espíritu el contacto con la mística de dicha Escuela y como influyó ésta en mi quehacer médico. En definitiva, una mirada retrospectiva y prospectiva de esta escuela quirúrgica.
Ingreso a la Escuela Finochietto
A pesar de haber sido asignado por el Concurso de Residencias Médicas al Servicio de Cirugía del Hospital Piñeiro, decidí presentarme al examen de admisión de la Escuela Quirúrgica Municipal para Graduados (EQMG). La prueba de admisión era muy peculiar: consistía en la exposición oral de un tema médico a elección y de un tema de cultura general, como así también en un multiple choice de veinticinco preguntas sobre cirugía general. La última prueba era todavía más peculiar: consistía en una redacción epistolar donde se informaba a un colega de un problema en particular. Al momento de redactar la misiva nos comunicaron que había que informar al facultativo que un paciente derivado por él había fallecido y que los hallazgos de la autopsia habían confirmado el diagnóstico presuntivo. La carta tenía que ser redactada en una hoja de recetario; por esa razón se la denominaba «la prueba del recetario». Era obvio que en ella evaluarían el poder de síntesis, la redacción y la ortografía, además de los conocimientos necesarios para comunicar lo sucedido. Esto demuestra la complejidad que tenía este ingreso en comparación con el del Concurso de Residencias Médicas. Aprobada mi admisión, ingresé en el Curso Básico Bianual nro. 22 de la EQMG junto con otros quince médicos. Transcurría el mes de abril de 1976, momento duro y difícil en la vida del país. (Figuras 1 y 2)


El curso comenzó formalmente el 28 de abril (aniversario del nacimiento de Ricardo Finochietto) y contó con la presencia de su viuda, Sra. Delia Artola de Finochietto. El Dr. Manuel Vázquez pronunció el discurso de bienvenida a los nuevos médicos trazando una semblanza del Dr. Ricardo Finochietto. En su alocución nos anticipó el espíritu del Maestro: trabajar mucho, descansar poco, no dejarse abatir por los inconvenientes, asistir a pocas fiestas, dedicarse al enfermo, estudiar, publicar y transmitir conocimientos. Apenas incorporado al Servicio, durante las recorridas de sala, comencé a escuchar que los cirujanos de planta se referían con frecuencia al «Jefe» o a «RF». Frases tales como «el Jefe decía tal cosa» o «en un caso así el Jefe hubiera hecho tal otra». Yo estaba intrigado. ¿A quién se referían con «el Jefe»? ¿Acaso el jefe no era el Dr. Delfín Vilanova? No tardé en darme cuenta de que «el Jefe» o «RF» no era otro que Ricardo Finochietto. (Figura 3)

Casi de inmediato, y sin saber por qué, el Dr. Vilanova, en ese momento jefe de la Sala 6 y director de la EQMG, me tuvo una consideración especial. En la práctica, quien estaba a cargo de los médicos era el Dr. René Hirsig, quien me enseñó la rigurosidad con la que se escribe un artículo científico. Los dieciséis médicos fuimos distribuidos en los distintos sectores de la Escuela. Me asignaron, en principio, a la Sección de Cirugía Mamaria y Vascular. Allí estaban el mismo Delfín Vilanova, Samuel Rascovan y Boris Segal Halperin. Se suponía que cada tres meses debíamos rotar por las distintas secciones del Servicio. Sin embargo, al terminar el primer trimestre, Vilanova me retuvo en la suya. Comenzó así una relación muy cercana con quien sería mi maestro y que se extendería por muchos años. A través del contacto cotidiano, comencé a beber directamente de la fuente de Finochietto, ya que Vilanova fue un discípulo dilecto del Jefe. Fue por iniciativa de Vilanova que se creó el Curso Básico de Cirugía en 1953. Sin buscarlo ni proponérmelo, me había unido a la fuente. (Figuras. 4 y 5)
Al llegar el cumpleaños de Vilanova, a poco de mi ingreso en la Escuela, descubrí con sorpresa que mi padre y Vilanova habían nacido en la misma fecha (27 de junio), con la diferencia de que mi padre nació en 1914 y Vilanova, en 1918. ¿Era eso tan solo una coincidencia o era más bien una señal del destino? Dice Borges: «Todo encuentro casual, una cita previa». Con el mismo concepto, en su libro La eternidad del ser, el Dr. Elías Hurtado Hoyo propone: «…estamos juntos mucho antes de estar juntos. Nuestros halos extracorpóreos nos unen más allá de la distancia y del tiempo». Esto explicaría, en parte, la consideración inmediata que me dispensara Vilanova, como así también la confianza y la cercanía que yo experimentaba en el vínculo con él. (Figura 6)


Cuando les comenté a un par de colegas que estaban en otros servicios de cirugía que me encontraba en la EQMG, lo primero que me dijeron fue: «¡Uh, estás con el tirano!». Yo no entendía por qué se referían a Vilanova y al Servicio en esos términos. A mi entender la estructura de la Escuela era natural y perfecta con su disciplina y con su organización. Las cosas se hacían como tenían que hacerse y no concebía que pudieran realizarse de otra manera. Pronto quedé atrapado en la mística de la Escuela. Las revistas de sala eran toda una experiencia en sí mismas; eran como un libro abierto de patología y clínica quirúrgicas. Del bolsillo marsupial del delantal «carnicero» que todo cirujano debía llevar, salían las tizas con las que se dibujaban en las paredes de las salas de internación esquemas y gráficos espontáneos que explicaban tal o cual procedimiento empleado en una intervención en particular. Y siempre había una anécdota o comentario acerca de lo que RF decía, hacía o había hecho. Era como si el espíritu de Finochietto estuviera allí haciendo la revista de sala junto con nosotros. Para mí fue impactante ver y palpar esa devoción, respeto y adoración por el Maestro. Con su presencia le había cambiado la vida a la mayoría de sus discípulos y yo sentía que me la estaba cambiando a mí también, a pesar de que yo ni siquiera lo había conocido.
Anecdotario sobre R. Finochietto
El anecdotario sobre Finochietto era algo permanente. Cada discípulo suyo tenía una anécdota para contar. De alguna manera eso ayudaba a mantener latente la presencia del Jefe en el quehacer cotidiano. Entre otras cosas se decía que, cuando los cirujanos dejaban la ropa en los percheros para vestir el ambo de cirugía, Finochietto entraba al vestuario y revisaba los cuellos de las camisas para controlar si estaban limpios o no. Esto revela hasta qué punto Finochietto vigilaba el comportamiento y la actitud de sus discípulos. Era sabido que los discípulos de Finochietto debían tener el teléfono (fijo, ya que en aquella época no existía el celular) al lado de la cama, ya que era posible que el Jefe los llamara entre las cinco y las seis de la mañana. En una oportunidad el Jefe sorprendió a David Azulay a las cinco de la mañana.
- ¿Qué está haciendo, che? -le preguntó.
- Durmiendo, doctor. -Azulay respondió inocentemente.
- ¡Cómo que está durmiendo! ¡Debería estar estudiando! - espetó Finochietto.
Al día siguiente RF volvió a llamarlo. Esta vez, ya avisado de antemano, Azulay respondió: - Estudiando, doctor.
- ¿Y qué es lo que está estudiando? - preguntó RF.
- Tal libro, doctor. -contestó Azulay.
- A ver, ¿en qué página se encuentra? -volvió a preguntar Finochietto.
- Tal página. - aseguró Azulay.
- Léame cómo empieza esa página. - ordenó Finochietto.
Pescado in fraganti Azulay comenzó a tartamudear y Finochietto le dijo: - Oiga, usted no está estudiando una m…»
Por su parte, el doctor Daniel Stescobich me contó que cuando compró su primer auto le comunicó la buena nueva al Jefe y le ofreció pasar a buscarlo por su casa de camino al hospital. En lugar de felicitarlo, Finochietto le dijo con pena: - ¡Qué lástima, che, ya no va a poder estudiar en el tranvía! En una semblanza de Finochietto, Cerisola relata que los sábados, cuando Finochietto hacía la recorrida de sala, curaba personalmente a todos los pacientes operados y solía repetir: «Hay muchos que operan mejor que yo, pero las curaciones, yo soy el que mejor las hace». Las anécdotas de Finochietto trascendían el ámbito del Rawson. En 1977, por intermediación del Dr. René Hirsig, me incorporé como médico interno a la vieja Clínica Finochietto, Sanatorio Central de Cirugía. Allí me desempeñé durante trece años, hasta 1990. Esto me permitió conocer y ver operar a otros gigantes de la Escuela: Leoncio Fernández, Eduardo Zancolli, y los hermanos José y Alberto Calzaretto. Tomaba la guardia en la Clínica desde las 21 h del viernes hasta las 21 h del sábado. Por la noche coincidía con Santiago Gethe, el telefonista de guardia. Santiago llevaba muchos años en la clínica y había tratado a Finochietto, quien lo había bautizado como «el hombre del teléfono». Santiago me comentó que más de una vez lo había visto marcharse de la clínica a la noche alrededor de las 0 h para volver a la mañana siguiente a las 5 h cuando él (Santiago) todavía estaba de guardia.
Encuentro con Alejandro Posadas
James Redfield afirma que cuando algo sucede más allá de la casualidad para hacernos avanzar en nuestra vida, sentimos que estamos alcanzando lo que el destino nos lleva a ser. Cuando tomamos consciencia de las coincidencias que hay en nuestra vida percibimos que hay algo más, algo espiritual que opera debajo de todo lo que hacemos. Un hallazgo que podría haberse tachado de casual me llevó a descubrir, según mi criterio, el origen de la mística de la Escuela. En una pequeña sala donde descansábamos cuando estábamos de guardia en el Servicio, había un pilón de revistas médicas que iban a ser desechadas. Una noche en la que estaba de guardia encontré allí un ejemplar de La Prensa Médica Argentina, del 21 de noviembre de 1952, Vol. XXXIX, nro. 47. Ese número estaba dedicado al Dr. Alejandro Posadas (1870-1902) en el cincuentenario de su fallecimiento. ¿Qué mano misteriosa me llevó a encontrar ese ejemplar y no otro? Es imposible describir el impacto emocional que produjo en mí ese hallazgo. Lo primero fue descubrir a Posadas. ¿Cómo comprender el nivel de excelencia, audacia, determinación, creatividad y maestría alcanzado en su breve vida de treinta y un años? ¿Quién era esa alma que encarnó fugazmente en Alejandro Posadas? ¿De qué universo o galaxia provenía? A la edad en la que la mayoría de las personas no saben qué hacer con su vida, Posadas ya había dejado una escuela y una impronta indeleble en sus discípulos.
Lo siguiente fue leer las palabras pronunciadas por Enrique Finochietto frente a la tumba de Posadas en agosto de 1944, ¡cuarenta y dos años después de la desaparición de su maestro! En su discurso, Enrique Finochietto dice: «Su influencia en nuestra formación espiritual fue decisiva». No dice formación quirúrgica, dice «formación espiritual». A mi modo de entender, la mística de la Escuela Finochietto se origina en la figura de Posadas, y en la impronta y la devoción que éste dejó en maestros de la cirugía argentina como Pedro Chutro y Enrique Finochietto. El ejemplar en cuestión contiene también una carta de Luis Agote, fechada en París, 29 de noviembre de 1902, quien presenció el embalsamamiento del cuerpo de Posadas en ese país; un discurso de Rodolfo S. Roccatagliata, anestesista de Posadas y un escrito de Ricardo Finochietto sobre la amistad entre Posadas y David Prando. Comprendí entonces por qué la sala de internación de hombres de la Sala 6 se denominaba Sala David Prando mientras que la de mujeres se llamaba Sala Marcelino Herrera Vegas, maestro de Enrique luego de la muerte de Posadas.
La disciplina en la Escuela Finochietto
La disciplina en la Escuela no admitía distracciones ni improvisaciones. Las técnicas quirúrgicas estaban sistematizadas paso a paso y la anestesia local era la anestesia de elección que todo cirujano novel debía aprender. Era increíble todo lo que se podía hacer con una jeringa y con lidocaína. No llegué a verlo, pero se decía que el Dr. Horacio Resano podía operar un esófago con anestesia local. Los médicos cursistas teníamos que confeccionar una carpeta con las técnicas quirúrgicas y los criterios que se aprendían en la Escuela; en ella debíamos describir paso a paso las operaciones que habíamos presenciado o aquellas en las que habíamos participado como ayudantes o como cirujanos. Años después, ese entrenamiento me sería de gran utilidad cuando efectué un viaje de estudios por centros hospitalarios de los Estados Unidos de Norteamérica. Aún hoy conservo los apuntes con la descripción de las intervenciones presenciadas en ese periplo. Otra tarea era participar y exponer en las sabatinas, ateneos que se llevaban a cabo todos los sábados en el aula central del Rawson y a las que solía concurrir el Dr. Alfonso Roque Albanese, discípulo directo de Ricardo Finochietto; gran cirujano y anatomista quien siempre aportaba sus conocimientos y su buen humor en las discusiones y con quien tomé algunos cursos de anatomía quirúrgica en la Universidad del Salvador, sita en Tucumán 1845.
La formación no terminaba allí porque también se nos estimulaba a participar en el dictado de clases en los cursos que la Escuela organizaba en el Auditorium Squibb, sito en Viamonte 1133, Buenos Aires. Apenas llevaba un par de meses en el Servicio cuando Vilanova me propuso dar una clase en uno de esos cursos, sobre la clasificación clínica del cáncer de mama y presentar la clasificación de su autoría. Para darme ánimo, Vilanova me dijo: «Vos investigá todo lo que hay escrito sobre el tema y nadie sabrá tanto como vos». Y así fue. Respondí a las preguntas de los profesionales presentes como si fuera un experto. (Figura 7)

En la segunda reunión de cirujanos discípulos que se llevó a cabo en la Academia Argentina de Cirugía en noviembre de 1977, se proyectó la película Paro cardíaco, con la clase de Finochietto. Ese fue el impacto emocional definitivo que me unió para siempre al espíritu de la Escuela. Ver a Ricardo Finochietto en persona, hablando, gesticulando, enseñando con pasión, provocó en mí una entrega total a los ideales de la Escuela. Deseé intensamente haber sido parte de esa generación de cirujanos que tuvo el privilegio de tener a semejante maestro y, al mismo tiempo, me preguntaba si yo hubiera estado a la altura de las circunstancias. No sé en qué momento ocurrió, pero hice mío el lema de Enrique Finochietto: «Solo cumple con su deber quien va más allá de sus obligaciones». (Figuras 8 a y 8 b)
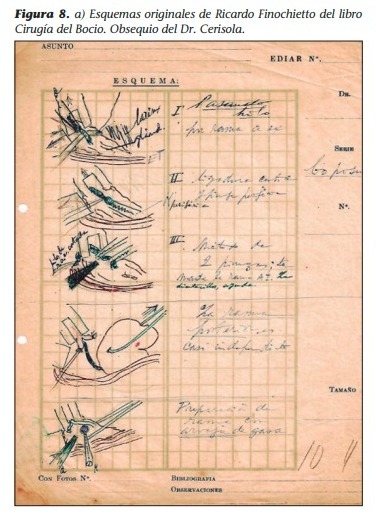

El origen y el espíritu de la Escuela Finochietto
Para comprender el espíritu y la trascendencia de la Escuela, qué cosa mejor que leer -mientras me imagino escuchándolas- las palabras del propio Ricardo Finochietto que relatan el origen de la Escuela. A continuación, un extracto del relato del Maestro: «La Escuela Quirúrgica Municipal para Graduados puede decirse que se inició a principios de 1931 en que obtuve por concurso una jefatura de Cirugía General. Con derecho a elegir, opté por el Servicio del Alvear, mixto, de unas sesenta camas. Después de 18 años de agregado al Servicio del doctor Enrique Finochietto, me encontraba en condiciones de formar y dirigir el mío propio. Pude iniciarme bajo los mejores auspicios, pues la sala estaba enteramente desprovista de médicos. Solo llevé conmigo al Dr. Rodolfo Ferré; espontáneamente me ofrecieron colaborar los también flamantes colegas Hernán Aguilar, Turco, Raúl Velasco y Zavaleta. Pocas semanas más tarde lo hicieron Dickman y Héctor Marino. Después se fueron agregando otros, hasta que, con el tiempo, los candidatos eran seleccionados luego de haber participado en un año de prueba.
El atuendo, atildado y uniforme, tuvo como característica el uso de un delantal sobre el guardapolvo; asimismo contábamos con material de escritura y reloj exclusivo para usar dentro del Servicio. Eso, junto con la mayor estrictez en las horas de entrada y de salida del Servicio, la abstinencia de intervalos de reposo y refrigerio, constituyeron detalles iniciales de importancia. Se implementaron la participación obligatoria en las materias básicas, frecuentes ejercicios de técnica quirúrgica, operaciones en animales, estudio y comentarios de revistas y libros. El aprendizaje de idiomas fue obligatorio. Se alentaron visitas a otros servicios del país y del extranjero. Esas visitas corroboran que la verdad no es patrimonio exclusivo de nadie. Con el fin de obtener uniformidad, el mismo Jefe redactó las conductas y las técnicas corrientes que más tarde eran copiadas y enviadas al personal, que debía ajustarse estrictamente a ellas. (Figura 9) El Curso de Cirugía Básico para Graduados, que duraba un año lectivo, resultó la mejor y más justa manera de seleccionar a los futuros integrantes de la Escuela. Con ese sistema, el ingreso se obtenía luego de haber estado un año en contacto continuo y directo con el Servicio. La Escuela como organismo o institución podrá desaparecer, pero lo que es ya inextirpable es la conducta ética y quirúrgica que todos los que la absorbieron se encargan y se encargarán de mantener y transmitir como la mejor y más segura senda hacia el éxito verdadero».
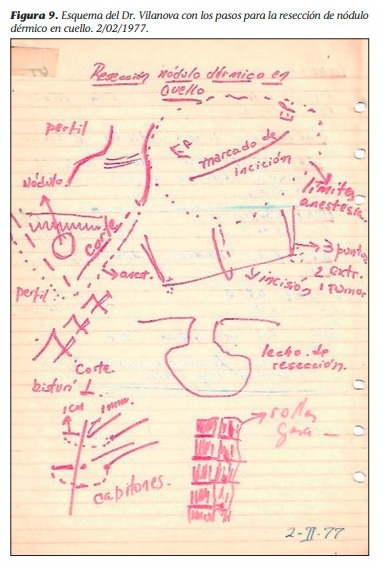
Visitas a servicios del exterior y presencia «finochiettista»
Siguiendo el espíritu de mis antecesores, en 1979, ya con la Escuela funcionando en el Hospital Argerich tras el cierre del Rawson, viajé a los Estados Unidos de Norteamérica a fin de visitar diferentes centros quirúrgicos de relevancia. Gracias a un amigo, el Dr. Michel Brones, jefe de residentes en el Union Memorial Hospital de Baltimore, me contacté con el Dr. Edward Lewison, profesor asociado de cirugía del John Hopkins; así pude visitar distintos servicios de cirugía. Entre otros, conocí en persona a cirujanos de quienes había escuchado hablar a Vilanova, como Jerome Urban, a quien vi operar en el Memorial Sloan Kettering Cancer Center, y tuve una charla con Cushman Haagensen en el Columbia Presbyterian Medical Center, ambos en Nueva York. Haagensen había estado en Buenos Aires y se acordaba de Vilanova. Lo encontré sentado frente a un microscopio examinando unos preparados y sobre su escritorio estaba su libro Diseases of the breast. Haagensen estaba enfadado con Urban porque éste, impulsor de la mastectomía ultra radical, había firmado una declaración en la que estaba de acuerdo con el tratamiento conservador en la cirugía de cáncer de mama.
El encuentro con Urban fue otra coincidencia significativa. Ocurrió durante una conferencia en el John Hopkins. Yo estaba sentado en una butaca del salón cuando de pronto apareció Urban y se sentó a mi lado. Yo no podía creerlo. Comenzamos a charlar y allí mismo me invitó a visitar su Servicio, donde estuve una semana. En una ocasión, mientras Urban realizaba una mastectomía, me preguntó qué me parecía el colgajo. Le respondí que me parecía grueso y él replicó que para esa paciente en particular estaba bien porque la mujer era obesa. Dos centros que me impactaron en particular fueron la Cleveland Clinic y el Shock Trauma Center de la Universidad de Maryland, dirigido por el Dr. Adam Cowley. En la Cleveland Clinic estuve una semana en el Servicio de Cirugía Vascular a cargo del Dr. Edwin Beven, de origen chileno. Me impresionó su maestría en la endarterectomía de carótida y en los aneurismas de aorta abdominal. Todo lo hacía con sencillez y precisión, y con una velocidad pasmosa. Pero no solo me impresionó su forma de operar, sino también la organización del Servicio. Al ingresar, cada médico residente recibía un cuadernillo con las normas del Servicio, y las técnicas operatorias estaban sistematizadas al mejor estilo de la Escuela. Era como si Edwin Beven hubiera copiado las leyes de la EQMG. Un detalle más: los residentes comenzaban la actividad en la Clínica a las 6:30 h. Imagino que RF se sentiría complacido y no necesitaría llamarlos por teléfono.
La Clínica era como una ciudad en sí misma. Un día concurrí a la peluquería y el peluquero, cuando le dije que era argentino, comenzó a hablar del Dr. René Favaloro. De pronto me dijo: «Esta clínica perdió cuando se fue Favaloro». Mi estadía en el Shock Trauma Center fue una experiencia alucinante. Allí la mayoría de los pacientes eran politraumatizados que llegaban en helicóptero. El centro contaba con tres niveles de terapia intensiva de los cuales el de mayor complejidad era la Unidad de Cuidados Críticos. En esa unidad había doce camas con una enfermera por paciente las 24 horas del día. Serían necesarias varias páginas para describir la organización y los protocolos de ese centro, pero no es el objeto de este artículo. Quiero señalar dos momentos particularmente emocionantes de ese viaje. El primero fue mientras presenciaba una cirugía torácica y el cirujano exclamó: «¡Finochietto!» Al instante la instrumentadora le entregó el «embajador» (el separador intercostal). El otro momento fue mientras leía el programa de operaciones del día y en una cirugía de mano leí: Zancolli’s procedure (procedimiento de Zancolli). La Escuela estaba presente también allí. Cuando estaba a punto de regresar de ese viaje recibí una carta de Vilanova, quien me impelió a entrenarme en anastomosis microvasculares; lo hice de inmediato en el laboratorio de microcirugía del Raymond Curtis Hand Center del Union Memorial Hospital, Baltimore. Vilanova me demostró, una vez más, que seguía pendiente de mí y que su visión se extendía más allá del momento presente.
Del Hospital Argerich al Ramos Mejía
Fue precisamente por el entrenamiento en anastomosis microvasculares, y por sugerencia del Dr. Simón Keselman, que fui a entrevistarme con el Dr. José Alberto Cerisola quien, entusiasmado, me invitó a ingresar en el Curso Bianual de Cirugía Plástica que inició en 1981 en el Hospital Ramos Mejía. Hablábamos el mismo idioma y compartíamos la veneración y respeto por la misma Escuela y por el mismo maestro, Vilanova. Además Cerisola también fue un discípulo dilecto de Finochietto y compartió con éste sus últimos siete años de vida. (Figura 10)

La prueba de admisión en el Curso de Cirugía Plástica que dirigía Cerisola como jefe de la División de Cirugía Plástica del Hospital José M. Ramos Mejía era similar a la de la EQMG al igual que su estructura, de modo que para mí resultó muy fácil incorporarme al curso y al Servicio, ya que su dinámica era un calco de lo que yo había vivido en el Rawson y el Argerich. Quizás podría decir que la disciplina del servicio de Cerisola era más benigna que aquella de la Escuela. Allí ingresamos sólo cinco postulantes. En el Servicio de Cerisola, pude alcanzar un nivel superior como cirujano gracias a la realización de colgajos libres con anastomosis microvasculares y a la participación en numerosos trabajos científicos que el Servicio realizaba. (Figura 11) Por un lado, en la Escuela aprendí con Vilanova el valor de una técnica precisa y detallada paso a paso para el principiante. Por el otro, con Cerisola y sus intervenciones cráneo-faciales donde participaban hasta cuatro equipos de cirujanos, aprendí a planificar con anticipación la estrategia a seguir y el objetivo a alcanzar. Fue así, gracias a la guía y el apoyo de Cerisola, que también me vi inmerso en ese tipo de intervenciones con la microcirugía. Mientras un equipo efectuaba la resección de la lesión y la disección del pedículo receptor, otro llevaba a cabo la disección del colgajo. A continuación, mientras se llevaba a cabo la anastomosis microvascular, otro equipo se ocupaba del cierre del lecho dador y, finalmente, otro equipo efectuaba la sutura del colgajo. Un verdadero trabajo en equipo de varias horas de duración. Demás está decir que, siguiendo con lo que preconizaba Finochietto, previo a la intervención habíamos practicado la obtención del colgajo y su pedículo en el anfiteatro de anatomía.
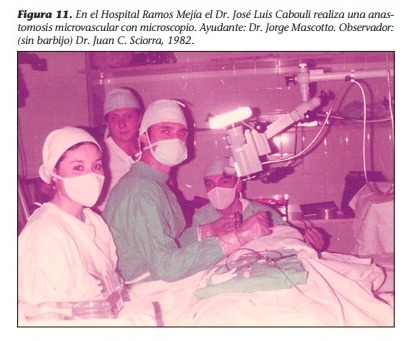
Cambio de paradigma
La mutación de cirujano a terapeuta La microcirugía ofrecía posibilidades insospechadas hasta entonces y yo creía haber encontrado mi lugar en el mundo de la cirugía reconstructiva. Podía pasarme horas operando bajo el microscopio, perdiendo totalmente la noción del tiempo transcurrido. Y cuando parecía que iba a ser cirujano plástico por el resto de mi vida, el destino me hizo un nuevo guiño. Ya he dicho que las casualidades no existen. En 1986 recibí una invitación para asistir a un seminario de regresión a vidas pasadas. Esa técnica de exploración del subconsciente me brindaba el acceso a un mundo desconocido y decidí formarme en ella para experimentar. Durante un tiempo alterné la cirugía con la terapia hasta que diversas circunstancias me llevaron a tomar la decisión de dejar la cirugía del cuerpo y dedicarme por entero al estudio y desarrollo de aquello conocido como «terapia de vidas pasadas». Fue en febrero de 1988, y tanto Vilanova como Cerisola me apoyaron y acompañaron en mi decisión.
En 1992 comencé el dictado de un curso de formación anual para terapeutas en la técnica de la terapia de vidas pasadas. Como no podía ser de otra manera estructuré el curso sobre la base del Curso Básico de la EQMG: combinar las clases teóricas con la práctica. Así como a operar se aprende operando, la terapia se aprende practicando la técnica como terapeuta y como paciente. Como cirujano de la Escuela aprendí que el método sólo puede ser eficaz si se enseña desde la práctica. Sistematicé la técnica de regresión paso a paso, como si fuera una intervención quirúrgica; asepsia, sencillez y precisión, nada de gestos o maniobras superfluas. Como en toda operación, hay una preparación, una apertura, un desarrollo, diferentes gestos de acuerdo a cada caso en particular, un final y un cierre.
Vilanova enseñaba que hay tres etapas en la formación de un cirujano. La primera, consiste en copiar los gestos de un buen cirujano; la segunda, es imitar a un cirujano cualificado y, la tercera, es desarrollar un estilo propio. Esto es lo que procuro transmitir como docente. Vilanova además insistía en desarrollar la capacidad para mantener la atención por largos períodos. Y todavía hay más: se requiere mucha paciencia. Parafraseando las palabras de Ricardo Finochietto: para ser un buen terapeuta se necesita paciencia para estudiar, paciencia para aprender, paciencia para lograr buenos resultados, paciencia para esperar el éxito y, finalmente, paciencia para transmitir los conocimientos adquiridos por medio de paciencia. Eso es lo que he tratado de reproducir e inculcar en los terapeutas que se han formado conmigo. Las cosas se hacen de una manera determinada, no de cualquiera. En la escuela de Finochietto también nos enseñaban que había que publicar y seguí siempre ese consejo. De esta manera, en esta nueva etapa de mi vida profesional, escribí mi primer libro Terapia de vidas pasadas: técnica y práctica, publicado en 1995; dedicado a mis padres y a mis maestros, Vilanova y Cerisola, a quienes cito en la introducción. Tuve la gracia de honrarlos en vida y entregarles en mano un ejemplar del libro a cada uno de ellos. Posteriormente escribí seis libros más sobre este tema.
En el año 2012 tuvo lugar otra cita previa del destino. El Dr. Ricardo Losardo, con quien compartimos el inicio de nuestra formación como cirujanos plásticos en el Servicio de Cerisola y mantenemos una amistad duradera, me sugirió que dictara un curso en la Asociación Médica Argentina (AMA); para ello me conectó con el Dr. Elías Hurtado Hoyo, quien era su presidente. Le expuse el programa para dictar un curso básico de terapia de vidas pasadas en cinco clases teórico-prácticas. Para ese entonces hacían veinte años que yo estaba dictando el curso de formación, y la técnica estaba sólidamente estructurada y consolidada. Yo ya conocía a Hurtado Hoyo por mi paso por el Argerich y sabía que era un excelente cirujano torácico, que había hecho escuela y que tenía sus discípulos. Creo que Hurtado Hoyo entendió, de la misma manera que antes lo habían hecho Vilanova y Cerisola, la mutación profesional que yo había experimentado con el sustento de la formación en la EQMG. Así se aprobó el dictado del curso, en la Sección Humanidades, con gran éxito y afluencia de público entre los años 2012-2016. Creo haber cumplido así con el espíritu de Finochietto que nos anticipó el Dr. Manuel Vázquez en su discurso de bienvenida a la EQMG: estudiar, publicar, transmitir conocimientos.
Conclusión
En el acto de homenaje a la Escuela Quirúrgica Finochietto realizado en la AMA en 2002, el Dr. Eduardo Zancolli dijo lo siguiente: «Cada uno de los discípulos de la Escuela Finochietto creyó, seguramente, que al ingresar en la Escuela Finochietto cumplía con la simple rutina de aprender cirugía que lo habilitara para su desempeño médico, pero lo que jamás pudo imaginar fue que sería señalado por el fatalismo de la providencia para ser marcado, indeleblemente, por profunda huella moral y afectiva para el resto de su vida». Exactamente así ocurrió conmigo. La Escuela me marcó para siempre y su espíritu sigue presente en muchos aspectos de mi vida cotidiana y, obviamente, como terapeuta. El cirujano que vive en mí sigue actuando en cada sesión terapéutica. De «cirujano “finochiettista”» he transmutado en un «terapeuta finochiettista». Fiel a los ideales de la Escuela considero oportuno ceder el cierre de este artículo a Ricardo Finochietto, quien explica la fórmula para crear una escuela. «El procedimiento es sencillo: solo se requiere el alma y el amor de un jefe que predique con el ejemplo, ejemplar y persistente. Formar un servicio-escuela es trabajo, sacrificio, renunciamiento. El premio está, más que en el reconocimiento contemporáneo, en la propia conciencia de haber contribuido a nuestro desarrollo, sin pensar en beneficio propio». In memoriam: A mis maestros «finochiettistas», doctores Delfín Luis Vilanova (1918-1998) y José Alberto Cerisola (1930-2011).
Bibliografía consultada
1. Cabouli, J. L.: Reconstrucción orbitaria con colgajos libres. Pren. Méd. Argent. 79:447,1992. (Trabajo presentado para optar a miembro titular de la Sociedad de Cirugía Plástica de Buenos Aires).
2. Cabouli, J. L., Guerrissi, J. O., Mileto, A., Cerisola, J. A.: Local infection following aesthetic rhinoplasty. Ann. Plast. Surg. 17(4):306,1986.
3. Cabouli, J. L., Mascotto, J., Servi, W., De Elizalde M. de., Viñal, M., Cerisola, J. A.: Secuela de quemadura química facial. Reconstrucción bi-palpebral con colgajo pedio libre. Rev. Argent. Quemad. 4:5-9,1986.
4. Casais de Corne, A.: Finochietto, del quirófano al mito, Revista Todo es historia nro112.Sep.1976.
5. Fernández, L. L., Enrique Finochietto, la creación de un estilo, Pren. méd. Argent. 68:820,1981.
6. Finochietto, R.: Bases para formación de un servicio de cirugía y escuela quirúrgica para graduados. Fundación Enrique y Ricardo Finochietto. 9 de julio de 1960.
7. Guerrissi, J. O., Cabouli, J. L.: Upper lid musculocutaneous flap, Ann. Plast. Surg. 21(2):108-115,1988.
8. Hirsig, R., Chipont, F. J., Zerillo, E., Alvarez, P., Cabouli, J. L.: Embolectomía arterial periférica en enfermos seniles. Pren. Universit. 551:8741,1978.
9. Hurtado Hoyo, E.: La eternidad del ser. Polemos, Buenos Aires, 2009.
10. Llambías, A.: Enrique Finochietto y el pabellón IX, Pren. Méd. Argent. 68:833,1981.
11. Losardo, R. J.: Semblanza del Académico Profesor Doctor Héctor Marino. Rev. Asoc. Méd. Argent., 2018.131(2):4-6.
12. Losardo, R. J., Cruz-Gutiérrez, R., Prates, J. C., RodríguezTorres, A., Valverde-Barbato de Prates, N., Arteaga-Martínez, M., Haltí-Cabral, R;Alfonso Roque Albanese: Pionero de la cirugía cardíaca latinoamericana. Homenaje de la Asociación Panamericana de Anatomía. Int. J. Morphol, 2017.35(3):1016-1025.
13. Marino, H.: Los hermanos Finochietto y la cirugía plástica. Pren. Méd. Argent. 74:620,1987.
14. Pataro, V., Enrique Finochietto anecdótico. Pren. Méd. Argent. 68:821,1981.
15. Pérez Foguet, J. M., Cabouli, J. L., Pisoni, M. Amastia: Síndrome de Poland. Nuestro enfoque terapéutico. Pren. Méd. Argent. 76: 39, 1989.
16. Redfield, J.: La novena revelación. Atlántida, 1993.
17. Uriburu, J. V.: Una escuela y dos maestros. Pren. Méd. Argent. 74:615,1987.
18. Finochietto R.: Cirugía Básica. López Libreros Editores, Buenos Aires, 1962.