
Acerca de la Revista
Año: 2022
Volumen: 135
Editorial: AMA
TEMAS:
1) Nota Tapa: Hospital General de Agudo Dra. Cecilia Grierson
2) Artículo Original: Meningitis de Mollaret en una paciente con infección por el virus de la inmunodeficiencia humana (VIH). Una complicación infrecuente
3) Artículo Original: Metástasis orbitaria bilateral. Reporte de un caso
4) Historia de la Medicina: Premio Maestro de los Andes, Prof. Dr. Carlos Reussi
5) Historia de la Medicina: La primera Lección de Anatomía de Rembrandt
6) Importancia Médica. Para no olvidar: Cambio climatico. Su impacto en la salud
Descargar Revista Completa: Rev-4-2022_Completa.pdf
Ver Revista Completa: Rev-4-2022_Completa.pdf
Contenido
Descargar Contenido
Hospital General de Agudos
“Dra. Cecilia Grierson”
(1859 - 1934)
Asociación Médica Argentina

De acuerdo con el desarrollo de la zona sur de la Ciudad Autónoma de Buenos Aires, y en respuesta al incremento de la demanda asistencial de los vecinos, se creó el 10 de junio de 2009 el Centro de Salud “Dra. Cecilia Grierson”, en el predio comprendido entre las avenidas General Francisco Fernández de la Cruz y Escalada, en el barrio de Villa Lugano. El edificio de dos plantas contaba entonces con Consultorios Externos de Clínica Médica y Especialidades. En una segunda etapa de modernización, el Gobierno de la Ciudad Autónoma de Buenos Aires inauguró el 29 de noviembre de 2016 la Guardia de Emergencias. El decreto 245/20. Ciudad Autónoma de Buenos Aires. Emitido el 22 de junio del 2020. Boletín oficial, 23 junio de 2020. Id. SAIJ: NV 24528. Creó el Hospital General de Agudos “Dra. Cecilia Grierson” ubicado en donde funcionaba el Centro de Salud del mismo nombre, con los objetivos de proporcionar atención médica integral e integrada en las áreas de promoción de la salud, prevención, diagnóstico, tratamiento de la enfermedad, recuperación y rehabilitación de afecciones de comienzo brusco y/o evolución breve, incluyendo atención ambulatoria e internación, así como de desarrollar docencia e investigación. Su nombre rinde homenaje a Cecilia Grierson (Buenos Aires, 22 de noviembre de 1859 – 10 de abril de 1934). Hija de inmigrantes escoceses y una infancia en Uruguay y en Entre Ríos, se recibió de médica el 2 de julio de 1889 en la Facultad de Ciencias Médicas de la Universidad de Buenos Aires. Es la primera médica argentina. Maestra rural, y posteriormente de nivel inicial, se decidió por la medicina. Se graduó en la Facultad de Ciencias Médicas de la Universidad de Buenos Aires con la tesis doctoral “Histero-ovariotomías efectuadas en el Hospital de Mujeres desde 1883 a 1886”. Siendo la primera médica argentina, desarrolló su actividad asistencial como ginecóloga y obstetra en el Hospital San Roque (actual Ramos Mejía) de Buenos Aires. Intervino de manera activa en educación para el equipo de salud y para personas con capacidades diferentes.

Fue fundadora de: la Escuela de Enfermeras del Círculo Médico Argentino (1886), la Asociación Obstétrica Nacional, la Revista Obstétrica (1891), la Sociedad Argentina de Primeros Auxilios (1892), el Consejo Nacional de Mujeres (1900), la Escuela de Economía Doméstica, la Sociedad de Economía Doméstica (1902), la Asociación Universitarias Argentinas (1910). Fue socia fundadora de la Asociación Médica Argentina (1891). Precursora e impulsora en la etapa de enseñanza universitaria de la kinesiología en la Facultad de Ciencias Médicas, de la Universidad de Buenos Aires, dictó cursos teórico-prácticos en 1904 y 1905. Se interesó por la política, en especial respecto del sufragio femenino, la educación y el estatus social de la mujer. Fue autora de diversas publicaciones, haciendo originales aportes en ginecología, obstetricia, puericultura, enfermería, primeros auxilios, kinesiología y educación especial. En 1927 se retiró a la localidad de Los Cocos en las sierras cordobesas, donde pasó sus últimos años de vida. Polifacética, su muerte dio lugar a enriquecedoras reflexiones, de las que su figura surgió como un modelo inspirador para las futuras generaciones.
.jpeg)
Prof Dra Inés Bores Expresidente de la Sociedad Argentina de Historia de la Medicina, AMA.
Prof Dra Amalia Bores Expresidente de la Sociedad Argentina de Historia de la Medicina, AMA.
Correo electrónico: inesbores1@gmail.com
Descargar Contenido
ARTÍCULO ORIGINAL
Meningitis de Mollaret en una paciente con infección por el virus de la inmunodeficiencia humana (VIH). Una complicación infrecuente
Dres Mario Valerga,1 Elena Maiolo 2
1 Médico infectólogo - Sala XVI - Hospital de Enfermedades Infecciosas “Francisco J. Muñiz”. 2 Médica infectóloga - Jefa de la Sala XVI - Hospital de Enfermedades Infecciosas “Francisco J. Muñiz”. Ciudad Autónoma de Buenos Aires, Argentina.
Resumen
La meningitis linfocitaria recurrente benigna, también conocida como meningitis de Mollaret, es una entidad clínica caracterizada por episodios de síndrome meníngeo de pocos días de evolución, con fiebre y cefalea, generalmente acompañados de manifestaciones neurológicas, y cuya recuperación no acarrea secuelas. Fue descrita por Pierre Mollaret en 1944, y se caracteriza por la presencia de monocitos activados -denominados células de Mollaret- en el examen del líquido cefalorraquídeo. El tratamiento se basa en el uso de corticoides, aunque se han propuesto también agentes antinflamatorios, como la indometacina. Se presenta el caso de una paciente de 28 años con antecedentes de infección por el virus de la inmunodeficiencia humana, en tratamiento antirretroviral de gran actividad y con reconstitución inmunológica, que desarrolló varios episodios de meningitis linfocitaria recurrente benigna. Se realizó una revisión de la literatura sobre el tema.
Palabras claves: Mollaret, meningitis recurrente, meningitis aséptica, VIH.
Mollaret’s meningitis in a patient with human immunodeficiency virus infection. A rare complication
Summary
Benign recurrent lymphocytic meningitis also name as Mollaret’s meningitis is a clinical entity characterized by episodes of recurrent meningeal syndrome of few days of evolution, fever and headache, generally accompanied by neurological manifestations, with recovery without sequelae. It was described by Pier Mollaret in 1944 and is characterized by the presence of activated monocytes, called Mollaret cells, in the cerebrospinal fluid. Treatment is based on the use of corticosteroids, although anti-inflammatory agents such as indomethacin have been proposed. A 28-year-old female with a history of human immunodeficiency virus infection under highly active antiretroviral therapy with immune reconstitution and recurrent benign episodes of meningitis is described. A review of the literature was performed.
Keywords. Mollaret, recurrent meningitis, aseptic meningitis, HIV.
Introducción
Las manifestaciones neurológicas son frecuentes en la infección por el virus de la inmunodeficiencia humana (VIH), ya que se trata de un virus linfotropo y neurotropo. Estas incluyen un amplio espectro de manifestaciones clínicas que van desde infecciones oportunistas graves y tumores (linfoma primario del sistema nervioso central) hasta el deterioro neurocognitivo asociado al VIH mismo. En la era dad (TARGA), el compromiso neurológico constituía la manifestación inicial de la enfermedad en el 10% de los pacientes, y entre el 30% y el 50% de ellos desarrollaban complicaciones neurológicas durante la evolución.1
Con la llegada del TARGA, la incidencia global de la enfermedad neurológica asociada con el VIH ha disminuido.2 Sin embargo, siguen siendo complicaciones frecuentes en los pacientes que desconocen su condición de infectados por el retrovirus, en aquellos que no reciben TARGA y en quienes no tienen una buena adhesión al tratamiento. Debe tenerse presente que, en general, el espectro de manifestaciones neurológicas en las personas infectadas por el VIH depende del grado de inmunodepresión reflejado por los niveles de linfocitos T-CD4+ y de la velocidad de progresión de la enfermedad estimada mediante la medición de la carga viral sérica. También debe contemplarse la posibilidad de que los fármacos antirretrovirales producen con cierta frecuencia efectos adversos neurológicos y de que la recuperación de la inmunidad puede asociarse con reacciones inflamatorias en el sistema nervioso central, lo que se conoce como síndrome inflamatorio de reconstitución inmune (SIRI).3 Se presenta el caso de una paciente VIH positiva, en tratamiento antirretroviral, con buena respuesta clínica, virológica e inmunológica, que desarrolló varios episodios de meningitis linfocitaria benigna recurrente.
Caso clínico Paciente mujer de 28 años, que ingresa en la División B, VIH/sida del Hospital de Referencia en Enfermedades Infecciosas del Gobierno de la Ciudad Autónoma de Buenos Aires, por presentar cefalea acompañada de fiebre (38° C) y diplopía de 72 horas de evolución. La paciente había tomado ibuprofeno, presentando una mejoría parcial, y no había realizado ninguna consulta profesional hasta el día en que fue admitida en la Sala 16 del Hospital Muñiz. Presentaba como antecedentes una serología reactiva para el virus de la inmunodeficiencia humana (VIH), realizada un año antes del cuadro actual, y recibía TARGA con base en lamivudina, zidovudina y efavirenz, con buena adherencia a la terapéutica. La paciente refería varias internaciones por síndrome meníngeo en los últimos cinco años. En el examen clínico, se encontraba lúcida, en posición de gatillo de fusil, subfebril, adelgazada y orientada. Presentaba rigidez de nuca y se constató la parálisis incompleta del nervio motor ocular común derecho. Se efectuó un examen de fondo de ojo, que fue normal, y una tomografía axial computada de encéfalo que no mostró lesiones ocupantes de espacio.
Se realizó una punción lumbar que mostró un LCR incoloro con aumento de la presión de apertura, hiperproteinorraquia (2,9 g/L), hipoglucorraquia (< 10 mg/dL) y pleocitosis a predominio mononuclear (95 células/µL – 95% MN). Las tinciones de Gram, Ziehl-Neelsen y tinta china resultaron negativas. Se inició tratamiento antituberculoso empírico con isoniacida, rifampicina, etambutol y pirazinamida más corticoides. Los estudios de laboratorio mostraron: hematocrito: 33%, GB: 3400/mm3 (N: 67,7% - L: 15,3% - M: 14,1% - Eo: 2,6% - B: 0,3%), VSG: 11 mm 1ª hora, tiempo de Quick (concentración de protrombina): 100%, KPTT: 26,4”, creat: 0,43 mg/dl, glucemia: 78 mg/dl, urea: 15 mg/dl, TGO: 25 U/L, TGP: 14 U/L, FAL: 227 U/L, ionograma normal, VDRL: no reactiva. El recuento de linfocitos T-CD4+ fue de 800 cél./µL (40%) y CD8: 1250 cél./µ (50%) y la carga viral plasmática para VIH-1 fue < a 50 copias/mL (indetectable). La radiografía de tórax no mostró lesiones pleuropulmonares. La paciente evolucionó favorablemente, con una desaparición total de sus síntomas en 48 horas. Los cultivos de LCR para micología, micobacterias y gérmenes comunes resultaron negativos. La paciente fue dada de alta con su seguimiento ambulatorio.
Discusión
La meningitis recurrente o meningitis de Mollaret fue descrita por Pierre Mollaret en 1944. Este neurólogo francés observó en tres de sus pacientes episodios recurrentes de síndrome meníngeo separados por períodos variables de acalmia, con fiebre, manifestaciones neurológicas y resolución espontánea del cuadro en pocos días, sin secuelas.4 En 1961, Fredericks y Bruyn5 establecieron los criterios para el diagnóstico de esta entidad, que incluían: episodios recurrentes de fiebre asociada a signos y síntomas de inflamación meníngea, de varios días de duración, que pueden estar acompañados de mialgias generalizadas con períodos asintomáticos, pleocitosis en LCR con células endoteliales, leucocitos y linfocitos, con ausencia de aislamiento de un agente etiológico, y resolución completa del cuadro. Hasta comienzos de la década de 1980, se desconocía la causa por la cual se producían estos episodios pero, en 1981, Steel6 aisló por cultivo de LCR el virus herpes simple (VHS) tipo 1 y, en 1991, Yamamoto7 confirmó el mismo hallazgo, pero por técnica de PCR en LCR.
Desde entonces se han descrito múltiples causas de meningitis recurrente, entre las que figuran agentes infecciosos como los virus herpes simple tipo 1 y 2, el virus zóster varicela y el virus de Epstein Barr,8 además de enfermedades no infecciosas entre las que se incluyen la enfermedad de Vogt Koyanagi Harada, el lupus eritematoso sistémico, la enfermedad de Behcet, la sarcoidosis la enfermedad de Sjögren, el síndrome de Kikuchi Fujimoto, los colesteatomas y algunas neoplasias como los epiteliomas ventriculares y el craneofaringioma.9 En su forma idiopática, la meningitis de Mollaret es una enfermedad más frecuente en mujeres jóvenes entre la tercera y la cuarta década de la vida.10 En la actualidad, se detecta el DNA del VHS tipo 2 en más del 85% de los casos. Clínicamente suele presentarse como un cuadro de meningitis de comienzo brusco que alcanza su máximo de intensidad en pocas horas. Estos episodios duran entre 4 y 5 días, y luego se autolimitan sin dejar secuelas. El tiempo entre una crisis y otra varía de meses a años.11
La sintomatología de compromiso de las meninges puede acompañarse de manifestaciones neurológicas como alucinaciones, convulsiones, compromiso de pares craneanos, mielitis transversa, alteraciones de los reflejos, radiculopatía lumbo sacra y trastornos del sensorio.12 Las neuroimágenes no suelen ser útiles y el diagnóstico se establece por la clínica y el estudio del LCR. En este suele observarse un aumento de la presión de apertura. hiperproteinorraquia y la presencia de las denominadas células de Mollaret, que se consideran del linaje mononuclear activadas.13 Las células de Mollaret (fantomes cellulaires) solo se aprecian durante las primeras 24 horas de la enfermedad y se caracterizan por presentar un núcleo único en forma de frijol con hendiduras nucleares, abundante citoplasma y movimiento por pseudópodos.14 Gluck15 afirma que la presencia de células de Mollaret se asocia con la infección por el VHS tipo 2 en un 90% de los casos. Otros virus que se ha comunicado que se asocian con estas células son los echovirus, virus coxsackie, virus de Epstein Barr y, más recientemente, el herpes virus tipo 6.15, 16 El tratamiento se basa en el uso de corticoides, debido a su efecto antiinflamatorio, y antibióticos, hasta tener los cultivos negativos. En caso de etiología herpética, se ha sugerido el uso de aciclovir o valaciclovir.17 Masahito18 propuso en 2018 la terapéutica con indometacina, por su efecto antinflamatorio y porque al actuar sobre el hipotálamo inhibe la secreción de las prostaglandinas responsables de la sintomatología. Hay pocos reportes de meningitis de Mollaret en pacientes con infección por VIH, pero todos ellos se han asociado con la infección por VHS tipo 2.19 En el caso de la paciente que aquí se presenta, había antecedentes de episodios recurrentes de meningitis desde hacía cinco años.
En la Tabla 1 pueden observarse los hallazgos en sangre y LCR durante esos episodios. Allí se aprecia el aumento descrito de la presión de apertura y la hiperproteinorraquia con hipoglucorraquia. En todos los casos se registró pleocitosis variable a predominio mononuclear, sin haberse descrito células de Mollaret. Por las características citológicas y físico-químicas del LCR, siempre se indicaron tuberculostáticos en forma empírica. En esta paciente también resulta de interés la detección de carga viral para el virus de Epstein Barr en LCR durante la última internación. La carga viral positiva en LCR para el virus de Epstein Barr se ha asociado al linfoma primario del sistema nervioso central y a la linfomatosis meníngea.20, 21 El hallazgo aislado del virus de Epstein Barr en LCR sin lesiones ocupantes de espacio cerebral en pacientes asintomáticos sigue siendo controversial. Por otro lado, si bien no se dispone de la cifra inicial de linfocitos T-CD4+ previa al comienzo de la terapia antirretroviral, en la Tabla 1 puede observarse que, conforme aumenta el recuento de este tipo de linfocitos, se suceden los cuadros de meningitis recurrente, por lo que podría plantearse el diagnóstico de SIRI.
El SIRI es una entidad clínica producida por una rápida recuperación del sistema inmunológico, pocas semanas después de haber iniciado el TARGA. Estos pacientes presentan un deterioro clínico paradójico que se explica por el aumento marcado de linfocitos T-CD4+ y una caída de la carga viral para VIH en suero. Si bien las manifestaciones clínicas pueden afectar a cualquier órgano, es poco frecuente el compromiso meníngeo.22 En el SIRI, a medida que aumentan los linfocitos T-CD4+, el paciente recupera su capacidad de respuesta inflamatoria, por lo cual puede reaccionar frente a determinados antígenos ya presentes. En el caso que se describe, los episodios de meningitis recurrente comienzan con la mejoría inmunológica, por lo que podríamos plantear que el SIRI debería considerarse en el diagnóstico diferencial de las causas de meningitis de Mollaret en pacientes con infección por VIH.
Bibliografía
1. Snider W, Simpson D, Nielsen S. Neurological complications of acquired immunmodeficiency syndrome: analysis of 50 patients. Ann Neurol. 1983;14:407-18.
2. d´Arminio Monforte A, Cinque P, Mocroft A. Changing incidence of central nervous system disease in the EuroSIDA Cohort. Ann Neurol. 2004;55:320-8.
3. d´Arminio Monforte A, Duka P, Vago l. Decreasing incidence of CNS AIDS-defining events associated with antiretroviral therapy. Neurology. 2000;54:1856-9.
4. Mollaret P. La méningite endothélio-bénigne. Syndrome nouveau ou maladie nouvelle? Rev Neurol. 1944;76:57-67.
5. Bruyn G, Straathof L, Raymakers G. Mollaret meningitis. Differential diagnosis and diagnostic pitfalls. Neurology. 1962;12:745-53.
6. Steel JG, Dix RD, Baringer JR. Isolation of herpes simplex type 1 in recurrent (Mollaret) meningitis. Trans Am Neurol Assoc. 1981;106:33-42.
7. Yamamoto lJ, Tedder DG, Ashley R, Levin MJ. Herpes simplex virus type 1 DNA in cerebrospinal fluid of a patient with Mollaret´s meningitis. N Engl J Med. 1991;325:1082-5.
8. Grinseberg L, Kidd D. Chronic and recurrent meningitis. Pract Neurol. 2008;8:348-61.
9. Rossenberg J, Galen B, Recurrent meningitis. Curr Pain Headache Rep. 2017;21:33.
10. Poulikakos P, Sergi E, Margaritis A, Kioumourtzis A, Kanelloupoulos G, Dimitrakis D, et al. A case of recurrent benign lymphocytic (Mollaret´s) meningitis and review of the literature. J Infect Public Health. 2010;3:192-5.
11. Abi Fadel F, Harasiuk K, Ng M. Mollaret´s meningitis: A 65 years of history. Intern Emerg J Med. 2012;7:15-6.
12. Zárate L, Vélez J. Meningitis de Mollaret: reporte de un caso. Infectio. 2013;17:103-5.
13. Pearce JM. Mollaret´s meniongitis. Eur Neurol. 2008; 60:316-7.
14. Castilla Martínez A, Ariza Hernández A, Pacheco Hernández A, Ramos Vallejos Y, Quintana Pájaro L, Mascote Salazr L. Meningitis aséptica de Mollaret; caso ilustrativo. Rev Hisp Cienc Salud. 20185 4:42-5.
15. Gluck L, Robbins M, Galen B. Mollaret cells in recurrent benign lymphocytic meningitis. The Neuro Hospitalist. 2018;20:1-2.
16. Graham P. Mollaret´s meningitis associated with acute Epstein Barr virus mononucleosis. Arch Neurol. 1987;149:1204-5.
17. Farazmand P, Wolley P, Kinghorn G. Mollaret´s meningitis and herpes simplex virus type 2 infections. Int J STD & AIDS. 2014;22:306-37.
18. Masahito K, Kurisu K, Niiya Y, Ohta Y, Mabichi S, Kiyohito H. Mollaret´s meningitis with high level of cytokines in the cerebrospinal fluid successfully treated by indomethacin. Intern Med. 2019;58:1163-6.
19. Yoganathan KT, Cherif S, Rashid M, Yoganathan K. Acute recurrent lymphocytic meningitis in an immunocompetent HIV-positive african woman: It´s a Mollaret´s meningitis or not? SAGE Opel Medical. 2017;5:1-3.
20. Corti M, Villafañe M, Franze O, Campitelli A, Narbaitz M. Linfoma primario del sistema nervioso central como primera manifestación de sida. Presentación de un caso y revisión de la literatura. Rev Patol Trop. 2015;44:489-95.
21. Salamano R, Lewin S. Las encefalitis herpéticas. Encefalitis producidas por virus de la familia herpes. Arch Med Int. 2011;33:49-58.
22. Bernal-Cano F. El virus de la inmunodeficiencia humana (VIH) y el sistema nervioso. Principios generales. Acta Neurol Colomb. 2008;24:124-41
Descargar Contenido
ARTÍCULO ORIGINAL
Metástasis orbitaria bilateral. Reporte de un caso
Dres Ximena Carrera,1 Maximiliano Clementti,2 Alejo Toledo,2 Cecilia González Rota,1 Virginia Frattini,1 Jorge Valoschin,1 Ramón Galmarini3
1 Médico de planta del Servicio de Oftalmología. 2 Médico residente del Servicio de Oftalmología. 3 Jefe del Servicio de Oftalmología. Policlínico Bancario. Ciudad Autónoma de Buenos Aires, Argentina
Resumen
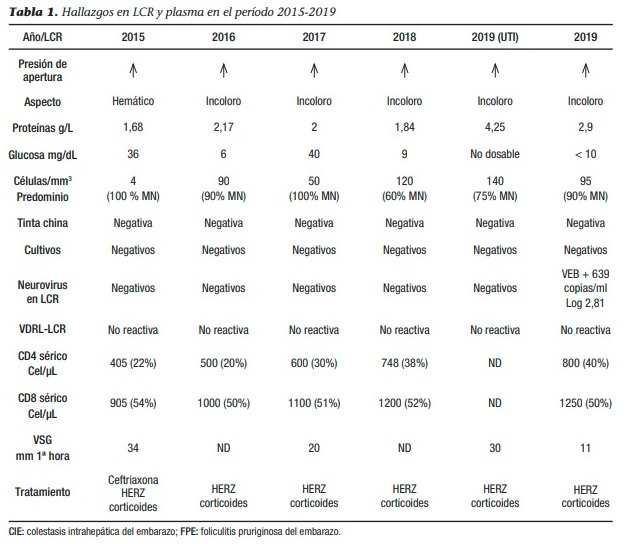
Caso clínico: paciente femenina de 81 años que acude al servicio de oftalmología; presenta edema palpebral y oftalmoplejía en ojo derecho (OD) de tres meses de evolución. Refiere el comienzo de los síntomas luego de la aplicación de la vacuna contra el covid-19. Al examen oftalmológico presentaba enoftalmos y ptosis palpebral de OD (Figura 1), asociado a una restricción en los movimientos oculares externos (MOE) en ambos ojos (AO). Se solicitó una tomografía computada (TC) y una resonancia magnética (RM), en las que se evidenció una infiltración orbitaria bilateral, por lo que se decidió realizar una biopsia, la cual informó metástasis de un carcinoma de origen mamario.
Palabras claves. Oftalmoplejía, enoftalmos, ptosis, restricción, resonancia, tomografía, biopsia, infiltración, carcinoma, metástasis.
Bilateral Orbital Metastasis: Case Report
Summary
Clinical case: 81-year-old female patient who attended the ophthalmology service; she presented palpebral edema and ophthalmoplegia in the right eye (RE) of three months’ evolution. She refers to the beginning of the symptoms after the application of the covid-19 vaccine. On ophthalmological examination she presented enophthalmos and RE palpebral ptosis (Figure 1), associated with a restriction in external eye movements in both eyes. Computed tomography (CT) and magnetic resonance imaging (MRI) were requested, in which a bilateral orbital infiltration was evidenced, so it was decided to perform a biopsy, which reported a carcinoma of mammary origin.
Keywords. Ophthalmoplegia, enophthalmos, ptosis, restriction, resonance, tomography, biopsy, infiltration, carcinoma, metastasis.
Abreviaturas
AO: Ambos ojos.
H/E: Hematoxilina/eosina.
HTA: Hipertensión arterial.
MOE: Movimientos oculares externos.
OD: Ojo derecho.
OI: Ojo izquierdo.
PAAF: Punción y aspiración con aguja fina.
RM: Resonancia.
RNM: Resonancia magnética nuclear.
TC: Tomografía.
Introducción
Las metástasis orbitarias son una entidad infrecuente y pueden suponer la presentación de un tumor maligno desconocido previamente.1 Invaden la órbita generalmente por vía hemática y en el 19% de los casos representan la primera manifestación de enfermedad neoplásica.2 Son menos frecuentes que las metástasis oculares, no parecen tener predilección por ninguna de las dos órbitas y su aparición raramente es bilateral, aunque en algunos casos de tumor primario de mama pueden manifestarse de esta manera. Por orden de frecuencia de aparición, los síntomas producidos por las metástasis orbitarias son diplopía, dolor y disminución de la visión. De forma similar, y por orden de frecuencia, los signos que aparecen son proptosis, alteraciones en la motilidad ocular, aparición de una masa palpable, ptosis palpebral, desplazamiento del globo, quemosis conjuntival, enoftalmos, edema de papila, pliegues retinianos, parestesias y pulsación del globo ocular. Contrariamente a otros procesos expansivos orbitarios primarios, las metástasis suelen tener un crecimiento rápido con aparición de sintomatología precoz.3
Caso clínico
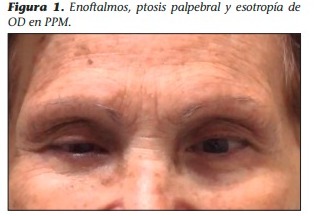
Paciente femenina de 81 años, con antecedentes patológicos de HTA; beta talasemia menor; carcinoma de cuello uterino y endometriosis, por lo que se le realizó anexohisterectomía total y linfadenectomía en el año 2001, y carcinoma de mama derecha que fue tratado mediante mastectomía con vaciamiento axilar y posterior radioterapia y terapia hormonal con tamoxifeno en el año 2007, refiriendo remisión y estar en seguimiento por dicha patología. Consulta al servicio de oftalmología por caída del párpado superior y dificultad al movimiento en el OD, de tres meses de evolución, que comenzaron en forma posterior a la aplicación de la vacuna contra el covid-19 (Sputnik). Al examen físico se constató una agudeza visual mejor corregida de 5/10 en OD y 10/10 en OI. Se observó enoftalmos, ptosis palpebral y esotropia de OD en posición primaria de la mirada. A la inspección de los MOE se evidenció una limitación en la abducción y elevación de AO (Figura 2).
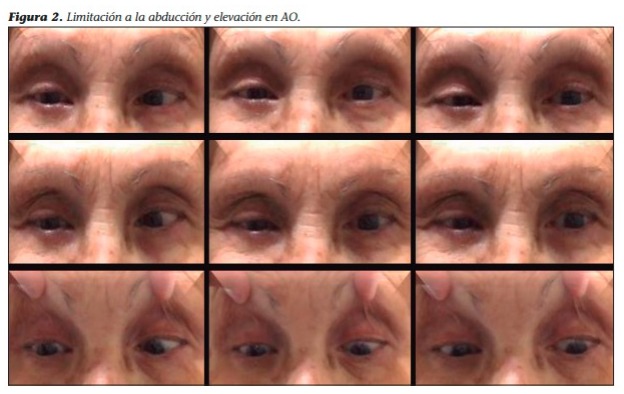
A la inspección en lámpara de hendidura y del fondo de ojo no se encontraron particularidades. La presión intraocular constatada fue de 14 mmHg en AO. Diagnósticos diferenciales Los diagnósticos diferenciales sobre el origen de los tumores orbitarios son: pseudotumor inflamatorio; celulitis orbitaria; oftalmopatía distiroidea; tumor linfoide; linfangioma; sarcoidosis, y hemangioma cavernosos, entre otros.4 Exámenes complementarios Los estudios complementarios que se realizaron fueron: 1. Laboratorio: anemia microcítica hipocrómica. 2. Resonancia nuclear magnética de cerebro y órbitas: cortes axiales y coronales en los que se observó un aumento de intensidad en secuencia T1 a nivel de musculatura extrínseca de forma difusa y bilateral (Figura 3).
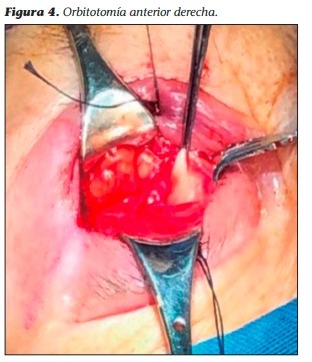
3. Biopsia quirúrgica: se tomaron muestras de tejido muscular, grasa orbitaria y glándula lagrimal de órbita derecha, la cual se realizó mediante orbitotomía anterior (Figura 4).
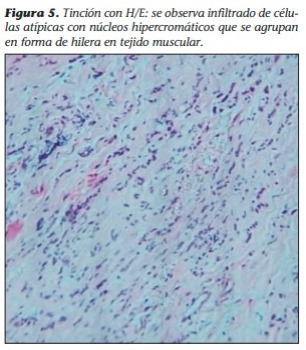
4. Anatomía patológica: se observó mediante tinción con H/E una infiltración de tejido muscular por células atípicas con hipercromasía dispuestas en formas de hilera (Figura 5). Se realizaron complementariamente técnicas de inmunohistoquímica, en las que se evidenciaron receptores de estrógeno, progesterona y GATA 3 positivos.
Evolución
Antes de poder programar algún plan terapéutico en conjunto con oncología, se produjo el óbito de la paciente debido a un síndrome hemolítico postransfusional, producto de una transfusión sanguínea urgente por una anemia severa descompensada.
Discusión
Los tumores metastásicos del globo ocular y los anexos representan entre el 4% y el 12% de los tumores orbitarios. De estos, el 64% se desarrollan en estructuras intraoculares, un 29% en órbita y un 2% en párpados. Las metástasis oculares suelen ocurrir por diseminación hematógena, ya que existe mucha irrigación vascular a nivel ocular y periocular.4 El tumor de mama supone el 48% de los casos de tumores primarios que metastatizan a órbita, seguido por los tumores de próstata y el melanoma (12%), el pulmón (8%) y el riñón (7%), y en un porcentaje de los casos (10%) no logra determinarse el origen.5 El cuadro clínico producido por las metástasis orbitarias ha sido clasificado en cinco tipos según su forma de presentación.6 El primero se manifiesta como síndrome masa y se caracteriza por tener como signo fundamental el desplazamiento del globo ocular. El segundo tipo es el infiltrativo y se caracteriza por la aparición de enoftalmos y la restricción de los movimientos oculares. Es particularmente frecuente en las metástasis de carcinoma de mama escirro. El tercer tipo es el inflamatorio. El cuarto tipo es el funcional, en el que la localización más frecuente es el ápex.
Finalmente, el quinto tipo es el silente, que se caracteriza por no producir sintomatología, y su hallazgo suele ser casual. Diferentes estudios muestran una relación entre el origen del tumor y la predilección por el tipo de tejido donde se localizan. Según la bibliografía, las metástasis de próstata tienden a localizarse en el hueso, las de mama en la grasa y el músculo, y las de melanoma en el músculo.6 Tanto la TC como la RMN son fundamentales y más útiles que los ultrasonidos para evaluar las órbitas con sospecha de lesiones metastásicas.7 La biopsia por PAAF es una excelente opción en el caso de sospecha de metástasis que, si tiene éxito, permite obtener el diagnóstico anatomopatológico de forma rápida, orienta en la localización del tumor primario y le evita al paciente un gran número de exploraciones. Con esta técnica suele obtenerse material en los tumores con mucha celularidad, mientras que es de escasa efectividad en tumores fibrosos.7 En el caso que se presenta no fue posible dicho método por presentar un patrón de tipo infiltrativo. Por tal motivo, se realizó una biopsia directa de la tumoración mediante una intervención quirúrgica.
Esta práctica quirúrgica debe realizarse si los otros estudios no permiten conseguir un diagnóstico, si se sospecha que puede ser una metástasis y si no se conoce la localización del tumor primario.7 El curso clínico de estos pacientes depende fundamentalmente de la naturaleza del tumor primario; sin embargo, el pronóstico es pobre para la mayoría de ellos, con una media de supervivencia en torno a los seis a nueve meses.8 Cuando la tumoración orbitaria produce dolor o pérdida de visión pueden realizarse tratamientos paliativos mediante radioterapia, quimioterapia o incluso exéresis del tumor.3 La terapia hormonal también se ha utilizado como tratamiento paliativo en las metástasis de tumores que son hormonosensibles, como en la mayoría de los de mama.7
Conclusión
La metástasis orbitaria es una entidad poco frecuente y más aún si se presenta de forma bilateral, y se trata de una patología de mal pronóstico, con un promedio de supervivencia de seis meses a un año. Si bien es una entidad infrecuente, es posible que las manifestaciones oculares sean el primer hallazgo. El carcinoma de origen mamario es el tumor primario más frecuente en provocar metástasis en órbita. Por último, es importante destacar que el oftalmólogo juega un rol fundamental en el diagnóstico, debido a que muchos de los hallazgos oftalmológicos representan las primeras manifestaciones de una neoplasia y del tratamiento de esta patología, debiéndose interactuar con diferentes especialidades.
Bibliografía
1. Montejano- Milner R, López-Gaona A, Fernández-Pérez P, et al. Metástasis orbitarias: presentación clínica y supervivencia en una serie de 11 casos. Hospital universitario Príncipe de Asturias, Complexo Hospitalario Universitario da Coruña. Arch. Soc. Esp. Oftalmol. 2022;97:81-8.
2. Campos-Mollo, Moya-Moya, Pérez-González, et al. Metástasis orbitaria como primera manifestación de adenocarcinoma pulmonar. Arch. Soc. Esp. Oftalmol. 2005;80(8).
3. González F, López C. Servicio de Oftalmología del Complejo Hospitalario Universitario de Santiago de Compostela, España. Metástasis orbitarias. Serie de cuatro casos y revisión de la literatura. Arch. Soc. Esp. Oftalmol. 2006;81(8).
4. Carrera XF, Galmarini A, Taverna M, Dubokovic IE, Masenga GA. Complejo Médico de la Policía Federal Argentina, Churruca-Visca, Servicio de Oftalmología, Buenos Aires, Argentina. Metástasis orbitaria de adenocarcinoma semidiferenciado de origen pulmonar. Arch. Argent. Oftalmol. 2021;19:53-9.
5. González F, López-Couto C. Metástasis orbitarias. Serie de cuatro casos y revisión de la literatura.
6. Arch. Soc. Esp. Oftalmol. 2006;81:451-62. Goldberg RA, Rootman J, Cline RA. Tumors metastatic to the orbit: a changing picture. Surv Ophthalmol. 1990;35:1-24.
7. Illarramendi JJ, Salgado E, Lainez N, et al. Servicio de Oncología, Hospital de Navarra, Pamplona. Metástasis orbitarias del cáncer de mama. Anales Sis San Navarra. 2008;31(3).
8. Coloma-González I, Ceriotto A, Corredor-Casas S, et al. Metástasis orbitaria como primer signo de enfermedad metastásica de origen prostático: caso clínico. Revista Mexicana de Oftalmología. 2013;87(3):179-82.
Descargar Contenido
HISTORIA DE LA MEDICINA
Premio “Maestro de los Andes, Prof. Dr. Carlos Reussi”. Primeros 25 años de existencia
Dr Ricardo Jorge Losardo1
1 Miembro Honorario Nacional de la Asociación Médica Argentina. Presidente de la Academia Panamericana de Historia de la Medicina. Profesor titular, Escuela de Posgrado, Facultad de Medicina, Universidad del Salvador (USAL), Buenos Aires.
Resumen
Se realiza una reseña histórica de los primeros 25 años de existencia de los Premios Anuales “Maestro de los Andes, Prof. Dr. Carlos Reussi”. Organizados por la Asociación Médica Argentina y la Facultad de Medicina de la Universidad de Valparaíso, Chile, estos premios tienen como fin el reconocimiento a destacados médicos argentinos y chilenos.
Palabras claves. Asociación Médica Argentina, Universidad de Valparaíso, Carlos Reussi, premios médicos,
Andes. Award “Andes Master Professor Dr. Carlos Reussi”. First 25 years of existence
Summary
A historical review of the Annual Awards “Master of the Andes, Prof. Dr. Carlos Reussi” of these first 25 years of existence is made. Organized by the Argentine Medical Association and the Faculty of Medicine of the University of Valparaíso, Chile. Their purpose is to recognize outstanding Argentine and Chilean doctors.
Keywords. Argentine Medical Association, Valparaiso University, Carlos Reussi, Medical Award, Andes.
La gestación de los Premios Anuales “Maestro de los Andes, Prof. Dr. Carlos Reussi”
En 1986, el Dr. Carlos Reussi, médico clínico y presidente de la Asociación Médica Argentina (AMA), y el Dr. Ivo Sapunar, médico gastroenterólogo y profesor titular de Medicina Interna de la Facultad de Medicina de la Universidad de Valparaíso (UV), tuvieron una reunión junto con los Dres. Carlos Silva Lafrentz y Carlos Alonso Raby, entre otros, con el fin de estrechar vínculos médicos entre ambos países. Reussi y Sapunar, que se llevaban más de 20 años de diferencia de edad, compartían su dedicación por la gastroenterología y la medicina interna. En 1987, el proyecto se inició cuando Carlos Reussi viajó a Valparaíso y dictó en el Aula Magna de la Facultad de Medicina de esta universidad una novedosa conferencia sobre “Los radicales libres”, un tema poco conocido en Chile. Durante esta visita y con el rector de la Universidad, el abogado Dr. Raúl Celis Cornejo, firmó un Convenio Institucional AMA-UV, con el fin de oficializar el intercambio entre ambas instituciones educativas. En virtud de aquel acuerdo, durante los años siguientes, numerosos profesores de universidades chilenas fueron invitados a dictar conferencias en el curso de posgrado de especialización en Medicina Interna, que dirigía Reussi, en la Sociedad de Medicina Interna de Buenos Aires (SMIBA), en la AMA. Reussi realizó posteriormente numerosas visitas a la V Región en Chile y contribuyó al desarrollo de varias instituciones médicas.
También en 1987, los profesores de la Universidad del Valparaíso Dres. Carlos Silva Lafrentz (director de posgrado de la Facultad de Medicina-UV), Carlos Alonso Raby, Aldo Lucchini Manfe y Gustavo Figueroa Cave fueron invitados por la AMA a la cuarta edición de las Jornadas Científicas del tradicional Círculo Médico de Córdoba -entidad fundada en 1910 y afiliada a la AMA-, reunión que presidió el médico y político Dr. Eduardo Pedro Cafferata (1938-2019) junto con Carlos Reussi. Así fue como, en ese contexto, del 10 al 12 de agosto de 1989, concurrió a Valparaíso un grupo de médicos argentinos, acompañando a don Carlos Reussi, en donde participaron de unas jornadas médicas organizadas por la UV. Asistieron, entre ellos: Eduardo Abbate, Laura Astarloa, Luis Julio González Montaner, Jorge Osvaldo Gorodner, Elías Hurtado Hoyo, Omar Molina Ferrer, Bogdan M. Popescu, Alejandro Vassallo Ore y Ofelia l. Zibelman.
En 1991, el decano de la Facultad de Medicina, Dr. Carlos Patillo Bergen, finalizó su período en la UV –luego de una década de gestión–y fue sucedido por el Dr. David Sabah Jaime, quien designó al Dr. Carlos Silva Lafrentz como interlocutor de la universidad por el convenio con la AMA. También ese año, en agosto, el Dr. Carlos Alonso Raby integró una mesa de trabajo sobre “Educación médica” en el Congreso de Medicina Interna, en Buenos Aires. Luego, en el Día del Médico, el 3 de diciembre de 1991, se llevó a cabo en el salón principal de la AMA una Sesión de Honor. Acompañando al presidente de la AMA en el estrado estuvieron Carlos Reussi y un grupo de médicos chilenos: Carlos Silva Lafrenz, Carlos Alonso Raby y Fernando González López, entre otras distinguidas personalidades de distintas ciudades de la Argentina. En febrero de 1993, Carlos Reussi, con 83 años –ya estando enfermo–, visitó Valparaíso por última vez para despedirse de sus amigos transandinos, evidenciando el afecto y el aprecio que le tenía a aquel grupo de profesores chilenos. Reussi falleció, en Buenos Aires, el 15 de abril de ese año y fue velado en el Aula Magna de la AMA. A mediados de 1993, a propuesta de la UV y del nuevo presidente de AMA, el Dr. Luis Julio González Montaner, y con motivo de la visita de este último a Chile, surgió la idea de realizar una Conferencia Anual con el nombre del Maestro fallecido, dictada cada año por reconocidos médicos argentinos y chilenos alternativamente.
La Primera Conferencia se realizaría en Buenos Aires, al cumplirse el primer aniversario del fallecimiento del Dr. Reussi. Así la “Conferencia Anual Prof. Dr. Carlos Reussi” fue establecida por el decano de la Facultad de Medicina de Valparaíso de Chile, David Sabah Jaime, y su Consejo Académico, con la Resolución Nº 236/1993 de la Facultad de Medicina de la UV. Se designó como secretario y coordinador del Acta de Entendimiento y del Convenio de Cooperación a Carlos Alonso Raby. Al año siguiente, en abril de 1994, por el voto unánime de toda la Comisión Directiva de la AMA, presidida por Luis Julio González Montaner, se agregó y se aprobó el premio anual “Maestro de los Andes, Prof. Dr. Carlos Reussi” para ser otorgado a profesionales del más alto prestigio, chilenos y argentinos, alternativamente. La Comisión Directiva estaba constituida por: Luis Julio González Montaner, Elías Hurtado Hoyo, Eduardo Abbate, Juan Dillon, Omar Molina Ferrer, Erman Crosetti, Carlos Cabrera, Horacio Rubio, Miguel Figueroa, Roberto Pinto, Roberto Reussi, Miguel Falasco, Enrique Beveraggi, José Burucúa, Osvaldo Fustinoni, Domingo Liotta, José María Mainetti y Santiago Perera. En agosto de 2004 se ratificó todo lo actuado por un convenio ampliatorio firmado por el rector de la UV, el Dr. Juan Riquelme Zucchet, y el presidente de la AMA, el Dr. Elías Hurtado Hoyo.
Los inicios de la Conferencia Anual y el primer Premio Maestro de los Andes
La I Conferencia Anual se realizó en Valparaíso, en abril de 1994, en los salones de la Facultad de Medicina de la UV. Fue presidida por Carlos Silva Lafrentz (chileno) y dictada por Luis Julio González Montaner (argentino): “La tuberculosis hoy, la amenaza tras el SIDA”. En esa reunión, los representantes de la AMA propusieron instituir un premio que llevara el nombre del Maestro que se entregara en el marco de las Conferencias Anuales de cada país, y que sería otorgado –alternativamente cada año– a destacados médicos chilenos y argentinos con una extensa trayectoria docente y asistencial.
La propuesta fue aceptada y se creó el “Premio Maestro de los Andes, Prof. Dr. Carlos Reussi” a la trayectoria médica, de carácter binacional y de periodicidad anual. Por la AMA estuvieron presentes: Eduardo Abbate, Miguel Falasco y Elías Hurtado Hoyo. Por la UV: Carlos Alonso Raby, Luis Maldonado Cortés y David Sabah Jaime, entre otros. La II Conferencia Anual se llevó a cabo en Buenos Aires, en abril de 1995, en el salón Mariano R. Castex de la AMA. Fue presidida por Luis Julio González Montaner (de Argentina) y dictada por Carlos Silva Lafrentz (chileno), con el nombre: “Experiencias y reflexiones en la educación médica de postítulo y posgrado en Chile”. Estuvieron presentes por la AMA: Miguel Falasco, Osvaldo Gorodner, Elías Hurtado Hoyo, Omar Molina Ferrer y Roberto Reussi, entre otros. Por la UV: Carlos Alonso Raby y David Sabah Jaime, entre otros. Se otorgó por primera vez el Premio Maestro de los Andes. Fueron premiados los chilenos Carlos Pattillo Bergen (cirujano) y Carlos Silva Lafrentz (clínico), quienes fueron presentados por Miguel Falasco.
Lista de Premios Anuales
• 1º Premio (1995, Buenos Aires): Dres. Carlos Pattillo Bergen (cirujano) y Carlos Silva Lafrentz (clínico, médico internista).
• 2º Premio (1996, Valparaíso): Dres. Luis Julio González Montaner (tisiólogo) y Elías Hurtado Hoyo (cirujano torácico).
• 3º Premio (1997, Buenos Aires): Dres. Fernando González López (pediatra) y David Sabah Jaime (reumatólogo).
• 4º Premio (1998, Valparaíso): Dres. Miguel Falasco (clínico) y Omar Molina Ferrer (cirujano).
• 5º Premio (1999, Buenos Aires): Dres. Carlos Alonso Raby (médico internista) y Omar Jara Michael (urólogo).
• 6º Premio (2000, Buenos Aires): Dres. Carlos A. Bertolasi (cardiólogo) y Jorge Osvaldo Gorodner (infectólogo).
• 7º Premio (2001, Valparaíso): Dres. Alejandro Goic Goic (clínico) y Eduardo Rosselot Jaramillo (clínico).
• 8º Premio (2002, Buenos Aires): Dres. Armando Maccagno (reumatólogo) y Oscar Héctor Morelli (nefrólogo).
• 9º Premio (2004, Valparaíso): Dres. Bruno Günther Schaffeld (clínico) y Jorge Kaplan Meyer (cardiocirujano).
• 10º Premio (2006, Buenos Aires): Dres. Emilio Navarini (cirujano torácico) y Salomón Schächter (traumatólogo).
• 11º Premio (2008, Buenos Aires): Dres. Alfredo Patricio Buzzi (cardiólogo), Domingo Liotta (cardiocirujano) y Roberto Reussi (clínico).
• 12º Premio (2010, Valparaíso): Dres. Bruno Fadda Cori (cirujano pediátrico), Jaime Guzmán Jara (cirujano) y Arturo Villagrán Valdés (cirujano).
• 13º Premio (2011, Buenos Aires): Dres. Vicente Gorrini (otorrinolaringólogo), Víctor Pérez (hepatólogo) y Daniel Stamboulian (infectólogo).
• 14º Premio (2012, Valparaíso): Dres. María Isabel López Benavides (endocrinóloga) y Jaime Venezian Leight (cirujano).
• 15º Premio (2013, Buenos Aires): Dres. Roberto Arana (reumatólogo e inmunólogo), Osvaldo Caballero (cirujano) y Mario Ignacio Camera (clínico y terapista intensivo).
• 16º Premio (2014, Valparaíso): Dres. Aida Milinarsky Topaz (pediatra) y Benjamín Subercaseaux Sepúlveda (parasitólogo).
• 17º Premio (2015, Buenos Aires): Dres. Héctor Barceló (reumatólogo y patólogo), José Raúl Buroni (cirujano) y Francisco Maglio (infectólogo y médico antropólogo).
• 18º Premio (2016, Valparaíso): Dres. Abelardo de la Rosa Manríquez (cirujano pediatra) y Fernando Novoa Sotta (neuro-pediatra).
• 19º Premio (2017, Buenos Aires): Dres. Miguel A. Galmés (cirujano torácico), Rodolfo Maino (clínico médico y genetista) y Federico Antonio Marongiu (médico clínico) (Figura 1).
• 20º Premio (2018, Valparaíso): Dres. Gustavo Ríos Rodríguez (pediatra) y Simón Sacks Link (gastroenterólogo).
• 21º Premio (2019, Buenos Aires): Dres. Luis de la Fuente (cardiólogo), Carlos Mercau (pediatra) y Juan Pekolj (cirujano) (Figura 2).


Breve historia de las instituciones protagonistas
1. La Asociación Médica Argentina La Asociación Médica Argentina se fundó en 1891 con un solo objetivo: la educación continua de posgrado para todo el equipo de salud. Sus valiosos principios, en los que se basa su accionar y a los que no se ha renunciado en estos 130 años, nos fueron legados por las distintas comisiones. El primero, la libertad de razas y credos: actitud de relevancia en este largo período de la historia de nuestro país. Los médicos de orígenes muy distintos siempre se han respetado entre sí en nuestra casa. El segundo, la igualdad de sexos. Señalamos que entre los fundadores de la AMA se hallaba la primera médica del país, Cecilia Grierson, graduada en 1889. Y el tercero, también de alto significado, la independencia política que siempre mantuvo la institución en estos 130 años de vida.
Finalmente, es una entidad sin fines de lucro. No podemos dejar de señalar que en la AMA trabajaron dos Premios Nobel de ciencia: los Dres. Bernardo Houssay (medicina, 1947) y Federico Leloir (química, 1970). Luis Julio González-Montaner (1930-2014), tisiólogo, fue presidente de la AMA en tres períodos bianuales (1992-1998) y tuvo un protagonismo especial en este proyecto. Fue el argentino que concretó -junto con un grupo de chilenos- el esfuerzo de Reussi. Entendió la filosofía del maestro Reussi por las preocupaciones asistenciales, docentes e investigativas que compartían. Fue Profesor de tisio-neumonología en la Universidad de Buenos Aires (UBA) y en la Universidad del Salvador (USAL). Realizó su actividad asistencial en el Hospital Muñiz (de enfermedades infecciosas) y en el Instituto Vaccarezza (de tisio-neumonología), en la ciudad de Buenos Aires. También fue director de la Escuela de Graduados de la AMA, decano de la USAL y Maestro de la Medicina Argentina. Fue presidente de la Asociación Médica Franco-Argentina, con sedes en la AMA y en el Hotel-Dieu de París. La UV lo designó e incorporó como profesor honorario. Fue reconocido con el Premio Maestro de los Andes en 1996.
2. Universidad de Valparaíso La Facultad de Medicina de la Universidad de Chile con sede en Valparaíso se creó en 1966. En 1981, como consecuencia de la Reforma Universitaria, esta sede pasó a llamarse Universidad de Valparaíso (UV). Debemos señalar como fundadores y principales pioneros de esta Facultad de Medicina a los Dres. Pedro Uribe Concha (1914-1987), Bruno Günther Schaffeld (1914-2009) y Carlos Pattillo Bergen (1915-1995). Estos dos últimos fueron reconocidos con el Premio Maestro de los Andes (2005 y 1995, respectivamente). Cuatro profesores chilenos, que además pertenecieron al primer equipo docente de la Facultad de Medicina, estuvieron en el inicio de este proyecto de “Conferencias y Premios Anuales”: El Dr. Ivo Sapunar Dubravcic, médico internista, destacado gastroenterólogo, reconocido internacionalmente, fue nombrado Maestro de la Medicina por la Sociedad Latinoamericana de Medicina Interna. El Dr. Carlos Silva Lafrentz, médico internista, profesor emérito de la Facultad de Medicina de la UV y miembro correspondiente de la Academia Chilena de Medicina. El Dr. Carlos Alonso Raby, médico internista, profesor emérito de la Facultad de Medicina de la UV. El Dr. David Sabah Jaime, médico internista y luego reumatólogo, decano de la Facultad de Medicina de la UV por tres períodos y profesor emérito de la misma institución. Estos tres últimos fueron reconocidos con el Premio Maestro de los Andes (1995, 1999 y 1997, respectivamente).
Breve historia del Maestro Carlos Reussi
Don Carlos Reussi (1909-1993) fue un médico clínico e internista de raza, un individuo de una lucidez envidiable, un líder con una gran capacidad de conducción y muy concreto al momento de tomar decisiones, tanto en lo personal como en lo institucional. Un hombre de empuje que lograba formar equipos de trabajo muy efectivos con gran facilidad y que siempre inculcaba el amor al prójimo y a la medicina. En resumen, una personalidad multifacética y relevante que trascendió largamente las fronteras de nuestro país. El Dr. Julio González Montaner relata que en las épocas estudiantiles en la facultad ya demostraba su liderazgo: “… lo llevó en esa temprana época a ser miembro del Círculo Médico Argentino y del Centro de Estudiantes, donde formó parte de la comisión de cursos complementarios, fue secretario de la misma y del Museo”.
Debemos resaltar en lo asistencial su culto por la relación médico-paciente, expresado en las cálidas muestras de cariño que recibía permanentemente de sus numerosos pacientes, tanto de su querido Hospital Rivadavia, donde fue jefe del Servicio de Clínica Médica, como de su actividad privada. Asimismo, recordamos su generosa entrega a la docencia, que le permitió formar una legión de discípulos, que alcanzaron reconocimiento nacional e incluso internacional. Fue profesor titular y luego profesor emérito de la Cátedra de Clínica Médica, de la Universidad de Buenos Aires (UBA). En lo investigativo recibió, entre otros, el Premio Luis Agote de la Facultad de Medicina de la UBA, en varias oportunidades, por el mejor trabajo de clínica médica. Esta inclinación lo inició como ayudantealumno del Instituto-Cátedra de Fisiología del Prof. Dr. Bernardo Houssay (Premio Nobel 1947).
En lo societario, fue presidente en 1951 de la actual centenaria Sociedad de Medicina Interna de Buenos Aires (SMIBA), creada en 1919 y cuyo primer presidente fue el Dr. Mariano R. Castex (1896- 1968). En la AMA, fue vicepresidente (1967-1976) y luego presidente (1982-1992), y se distinguió por su capacidad de impulsar la creación de sociedades científicas, hoy muy jerarquizadas, relacionadas con la medicina interna o con los aspectos humanitarios. Fue un defensor a ultranza de sus objetivos y de sus principios (Figura 3).

Consideraciones históricas a partir de las heridas de 1978 y 1982
Con los conflictos bélicos de 1978 (Canal de Beagle) y 1982 (Islas Malvinas) que involucraron a la Argentina y a Chile, habían quedado heridas abiertas. Elías Hurtado Hoyo, quien estuvo desde el inicio de la gestación de estas conferencias y premios anuales, nos recuerda que Reussi les decía: “algo tenemos que hacer como médicos… es nuestra obligación ayudar a cicatrizar las penas, no solo de una persona sino también las de los pueblos en su conjunto; son las reglas para vivir en democracia”. Luego de una larga y profunda meditación tomó dos grandes decisiones. La primera fue la creación de la Asociación Médica Latinoamericana, el 22 de octubre de 1982, con sede permanente en la AMA. La segunda también fue de suma importancia y es motivo de este artículo. Hurtado Hoyo nos relata que Reussi un día les dijo: “Debemos ir a Chile a encontrarnos y a conocernos mejor con nuestros hermanos chilenos”. Así, cuenta Hurtado Hoyo: “En 1986, viajó él solo e hizo los primeros contactos con Ivo Sapunar, Carlos Silva y Carlos Alonso, entre otros. Después lo acompañamos algunos miembros de la Comisión Directiva, con nuestras señoras.
Han pasado muchos años, pero aún recuerdo la frialdad que flotaba en el ambiente en aquel primer encuentro en la cena del hotel de Viña del Mar. Luego de un prolongado silencio y una actitud expectante que nos permitía escuchar el golpeteo de las olas, comenzó un tímido diálogo rompiendo las barreras, el cual paulatinamente fue in crescendo, en profundidad, en calidez y en afecto, lo cual persiste hasta la fecha. Reussi fue un hombre de visión estratégica y un político de pura cepa que nos hizo descubrir a nuestros hermanos latinoamericanos y en especial a los chilenos”. Un hecho de gran trascendencia fue que, a partir de la contienda en las Islas Malvinas, hace 40 años, se generó una corriente geopolítica con un gran intercambio científico y educativo latinoamericano de niveles impensados anteriormente. Se crearon numerosas sociedades latinoamericanas de distintas especialidades donde se volcaron las investigaciones de todos estos países, que compartieron una activa participación entre sí.
Unión, nobleza y valor
Estas conferencias y premios anuales contribuyeron a la consolidación de una hermandad científica y humana entre la Argentina y Chile. La medicina hizo de embajadora y se anticipó a los actos de gobierno de ambos países. Se adelantó a los tiempos que venían y colaboró de esta manera al engrandecimiento de ambos países transandinos. Cuatro decanos de la Facultad de Medicina de la Universidad de Valparaíso (UV) intervinieron en este proyecto: Carlos Pattillo, David Sabah, Luis Maldonado y Antonio Orellana.Fueron apoyados por tres Rectores de la UV: Raúl Celis Cornejo (1986- 1988), Juan Riquelme Zucchet (1999-2007) y Aldo Valle Acevedo (2008-2020), quienes se hicieron presentes en las distintas conferencias y distinciones. Del otro lado de la cordillera, cuatro presidentes de la Asociación Médica Argentina (AMA) participaron también en el proyecto: Carlos Reussi, Luis Julio González Montaner, Elías Hurtado Hoyo y Miguel A. Galmés, quienes fueron apoyados por los rectores y decanos de diversas universidades argentinas: Salomón Schächter y Alfredo Patricio Buzzi (UBA), Domingo Liotta (Universidad de Morón), Héctor Barceló (Instituto Universitario Barceló), Adolfo Arturo Lizárraga (USAL), Osvaldo Caballero (Universidad del Aconcagua) y Abraham Sonis (Universidad Maimónides). Han pasado más de 30 años desde que se gestó este desafío y hoy podemos afirmar que este proyecto binacional continúa cumpliendo su misión y sus objetivos iniciales. El esfuerzo y el compromiso, compartido y continuado, de varias figuras de la medicina argentina y chilena, lo hacen posible (Figura 4).

Finalizada la segunda década del siglo XXI, se realizó la versiones Nº 22 de las Conferencias Anuales y Nº 21 del Premio Anual. Por razones de fuerza mayor estas actividades no pudieron realizarse en los años 2020 y 2021, por la pandemia de covid-19. El Premio cumplió un cuarto de siglo de existencia y abarcó veinte especialidades médicas entre clínicas y quirúrgicas. No debemos dejar de resaltar la visión que tuvieron los médicos iniciadores de este proyecto, en particular el maestro don Carlos Reussi, figura generosa, admirada y respetada a ambos lados de los Andes.
Epílogo
Estas conferencias y premios anuales, organizados por la Facultad de Medicina de la Universidad de Valparaíso (UV) de Chile y la Asociación Médica Argentina (AMA), incentivan el intercambio y la confraternidad científica entre los dos países, y jerarquizan la actividad médica de ambos lados de la cordillera de los Andes. El premio considera las contribuciones médicas en beneficio de los pacientes y de la salud pública, así como la trayectoria docente y asistencial de los galardonados. El espíritu del Maestro don Carlos Reussi, que estimulaba la vocación, la dedicación, el trabajo y el estudio en la medicina, se recuerda y está presente en cada uno de estos eventos abiertos a la comunidad.
Bibliografía
1. Asociación Médica Argentina confiere premio a doctores Abelardo de La Rosa y Fernando Novoa. Página Web de la Universidad de Valparaíso, Chile. 2016. Disponible en: https://www.uv.cl/pdn/?id=8211
2. Asociación Médica Argentina distingue a doctores Milinarsky y Subercaseaux. Universidad de Valparaíso, Chile. 2014. Disponible en: https://www.uv.cl/pdn/?id=6461
3. Asociación Médica Argentina distingue a los doctores Bruno Gunther y Jorge Kaplan. Savalnet. 2004. Disponible en: https://www.savalnet.cl/mundo-medico/noticias/4146.html
4. Asociación Médica Argentina distinguió a los doctores Jaime Venezian y María Isabel López. 2012. Página Web de la UV. Disponible en: https://pdn.uv.cl/4724
5. Congreso Internacional “Ciencia y Salud”. Rev. Asoc. Méd. Argent. 2007;120(1):5-7.
6. Convenios de la Asociación Médica Argentina. Acta acuerdo entre la Facultad de Medicina de la Universidad de Valparaíso (Chile) y la Asociación Médica Argentina. Página Web de AMA. Abril de 2000. Disponible en: https://www.ama-med.org.ar/page/Institucional-Convenios
7. Doctores Gustavo Ríos y Simon Sacks reciben el Premio “Dr. Carlos Reussi, Maestro de los Andes”. Revista Escuela de Medicina UV. 2019;(20):28-31. Disponible en: https://issuu.com/meduv-sanfelipe/docs/revista_medicina_uv_n_20_2019
8. Dr. Carlos Reussi (necrológica). Rev. Asoc. Méd. Argent. 1993;106(1):II-III.
9. Dr. Gustavo Ríos recibió premio “Dr. Carlos Reussi, Maestro de los Andes”. Clínica Ciudad del Mar. 2018. Disponible en: https://www.ccdm.cl/noticia/dr-gustavo-rios-recibio-premio-dr-carlos-reussi-maestro-de-losandes/
10. Entrega del Premio Maestro de los Andes 2008. Palabras del Sr. Presidente de la Asociación Médica Argentina Prof. Dr. Elías Hurtado Hoyo. Disponible en: https://eliashurtadohoyo.org/wp-content/uploads/2018/05/4-PREMIO-MAESTRO-DE-LOS-ANDES-2008.pdf
11. Entrega del Premio Médico Trasandino Prof. Carlos Reussi a los Dres. Roberto Arana, Osvaldo Caballero y Mario Ignacio Cámera. Rev. Asoc. Méd. Argent. 2014;127(3):9-11. Disponible en: https://www.amamed.org.ar/uploads_archivos/625/9-11%20NOT%20SOC%20REUSSI.pdf
12. Entrega del Premio Trasandino Carlos Reussi Maestro de los Andes. Consultor de Salud, Argentina. Año XXII N° 616, noviembre de 2015, segunda quincena. Suplemento de la AMA.
13. Fundación de la Asociación Médica Latinoamericana. Rev. Asoc. Méd. Argent. 1982; 95(4):121. 14. González Montaner LJ, Hurtado Hoyo E, Altman R, Maino R. Libro de Oro en Homenaje al Dr. Carlos Reussi (1909-1993). Ed. Asoc. Méd. Argent. Buenos Aires, 1993.
15. González Montaner LJ. Dr. Carlos Reussi, el presidente del centenario. Rev. Asoc. Méd. Argent. 1992; 105(1, 2, 3 y 4):78-9.
16. Gorodner JO., Losardo RJ, Rochemaure J, Léophonte P, Salvador MJ, Hurtado-Hoyo E. La Asociación Médica Franco-Argentina: fundación y visión pionera. Homenaje al Dr. Louis Pasteur Vallery-Radot a cincuenta años de su fallecimiento. Rev. Asoc. Méd. Argent. 2020; 133(2):17-28.
17. Hurtado Hoyo E, Falsco M, Molina Ferrer O, Galmés M. La Asociación Médica Argentina en el Bicentenario de la Patria (1891-2010). Rev. Asoc. Méd. Argent. 2010; 123(4):3-8.
18. Hurtado Hoyo E. Acto en Homenaje a los médicos militares y civiles del frente de guerra de las Islas Malvinas, Georges y Sandwich del Sur. Rev. Asoc. Méd. Argent. 2002; 115(2):22-31.
19. Hurtado Hoyo E. Historia de la Asociación Médica Argentina. Balance de gestión 1998-2015. Rev. Asoc. Méd. Argent. 2015; 128(4):1-40.
20. Hurtado Hoyo E. La Asociación Médica Argentina del ayer al mañana. Rev. Asoc. Méd. Argent. 2004; 117(3):7-16.
21. Hurtado-Hoyo E, Houssay LJE, Losardo RK, Hurtado-Hoyo (hijo) E., Van-Tooren JA. Homenaje al Dr. Bernardo Alberto Houssay (1887-1971). Sus vínculos con la Asociación Médica Argentina y con la educación en salud. A cincuenta años de su fallecimiento (primera parte). Rev. Asoc. Méd. Argent. 2022;135(1):8-20.
22. Hurtado-Hoyo E, Houssay LJE, Losardo RK, Hurtado-Hoyo (hijo) E, Van-Tooren JA. Homenaje al Dr. Bernardo Alberto Houssay (1887-1971). Sus vínculos con la Asociación Médica Argentina y con la educación en salud. A cincuenta años de su fallecimiento (segunda parte). Rev. Asoc. Méd. Argent. 2022;135(2):17-36.
23. Inauguración del renovado salón “Mariano Castex”. 6º Premio Maestro de los Andes “Prof. Dr. Carlos Reussi”. Rev. Asoc. Méd. Argent. 2000;113(2):11-3.
24. López PA. Carlos Reussi (nota necrológica). La Prensa Médica Argentina. 1993;80(2):130-1.
25. Maestros de los Andes. Página web de la Asociación Médica Argentina. 2019. Disponible en: https://www.ama-med.org.ar/vermas/156
26. Médicos de la UV recibieron Premio Carlos Reussi, Maestro de los Andes. Universidad de Valparaíso, Chile. 2010. Disponible en: https://www.uv.cl/pdn/?id=3279
27. Premio Médico Trasandino. Entrega del Premio Médico Trasandino Prof. Carlos Reussi a los Dres. Miguel Ángel Galmés, Rodolfo Maino y Federico Marongui. 2017. Disponible en: https://www.ama-med.org.ar/vermas/114
28. Presidentes de la Asociación Médica Argentina. Dr. Carlos Reussi: 1982-1992. Página Web de AMA. Disponible en: https://www.ama-med.org.ar/pagina/Presidente_Carlos_Reussi
29. VIII Conferencia Anual “Profesor Carlos Reussi, Maestro de los Andes” en la Universidad de Valparaíso (Chile). Rev. Asoc. Méd. Argent. 2001;114(1):29-30.
Descargar Contenido
HISTORIA DE LA MEDICINA
La primera Lección de Anatomía de Rembrandt
Dres Ricardo Jorge Losardo,1,5,6 Octavio Binvignat G,2,5,6 Nadir Eunice Valverde Barbato de Prates,3,5,6 Richard Haltí Cabral4,5,6
1 Escuela de Posgrado, Facultad de Medicina, Universidad del Salvador (USAL), Argentina. 2 Escuela de Medicina, Universidad de Talca (UTALCA), Chile. 3 Instituto de Ciencias Biomédicas, Universidad de San Pablo (ICB-USP), Brasil. 4 Facultad de Medicina Paraiso en Araripina, Pernambuco, Brasil. Federación Internacional de Asociaciones de Anatomistas (IFAA). 5 Miembro de número de la Academia Panamericana de Historia de la Medicina. 6 Miembro de número de la Academia Panamericana de Anatomía.
Resumen
En este trabajo se analiza la pintura de Rembrandt La lección de anatomía del Dr. Nicolaes Tulp. Se estudian algunos aspectos del cuadro: los personajes, el tema de la lección, el escenario representado y su significado, la técnica, etc. Además, se explica la época en que se pintó y los antecedentes de este cuadro. También se realiza una reseña biográfica del pintor y se destacan algunas facetas de su personalidad.
Palabras claves. Historia de la medicina, anatomía, arte, Rembrandt, Tulp.
Rembrandt´s the first Lesson of Anatomy
Summary
In this paper the Rembrandt painting “The Anatomy Lesson of Dr. Tulp” is analyzed. Picture aspects are studied: the characters, the theme of the lesson, the stage represented and its meaning, technique, etc. Furthermore, the time was painted and the background of this picture is explained. A biographical sketch of the painter is also performed and highlights some facets of his personality.
Keywords. History of medicine, Anatomy, Art, Rembrandt, Tulp.
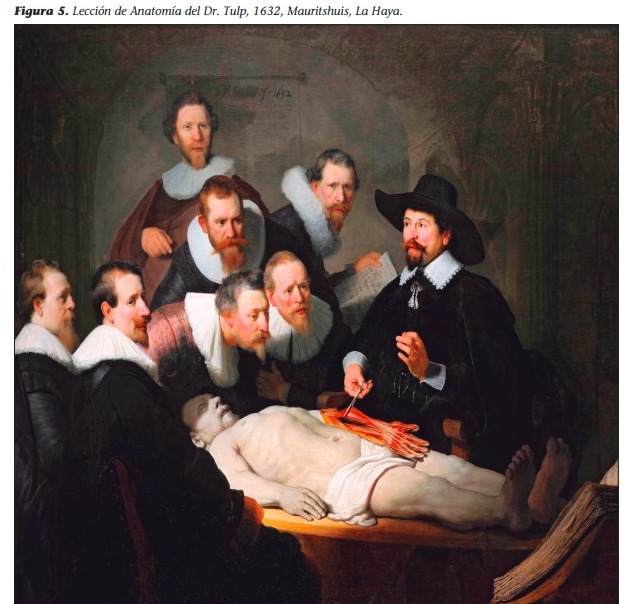
El cuadro La lección de anatomía del Dr. Nicolaes Tulp (su verdadero nombre era Claes Jan Pieterszoon, que cambió luego de casarse) fue pintado en 1632 por Rembrandt a los 26 años de edad y fue su primer retrato de grupo. Mediante estudios realizados en 1998 con rayos X, pudo determinarse que este cuadro fue modificado varias veces por el propio Rembrandt y restaurado en 21 oportunidades por otros. Rembrandt nunca salió de Holanda. Nació en Leiden y, a fines de 1631, se mudó a Ámsterdam, que en ese entonces era la ciudad comercial más importante del país y en la que viviría el resto de su vida (Figura 1).
El siglo XVII, en el cual vivió Rembrandt, fue conocido debido a su prosperidad y esplendor como el Siglo de Oro de Holanda, a raíz de su influencia política, comercial y cultural en el mundo (Figura 2). Fue un período que se caracterizó por una economía con crisis generalizadas, en el que los Países Bajos crecieron económicamente. Además, llegaron allí destacados pensadores como Baruch Spinoza, René Descartes y John Locke, dándose mucha importancia a la difusión del libro (Figura 3). En las universidades, como en la de Leiden, fueron bien recibidos los profesores neerlandeses y de otros territorios europeos. Se inventaron y desarrollaron nuevos instrumentos: el microscopio (1590), el telescopio (1608) y el termómetro (1612).
Se estudiaban obras geográficas como los atlas, y también anatomía, a partir de la cual se abandonó la medicina del pasado. Como sabemos, resulta más difícil comprender las ideas de quien se expresa a través de una pintura que de quien lo hace por medio de la escritura. Por esta razón, en este artículo intentaremos hacer una aproximación a esta primera Lección de anatomía de Rembrandt, analizándola en un contexto más amplio, tanto biográfico (individual) como social (de la época). Nuestro propósito es investigar lo que esta pintura quiere significar, que trasciende lo abiertamente figurativo.


Los personajes de la pintura
El anatomista y cirujano: El Dr. Nicolaes Tulp (1593-1674) fue un famoso médico de Ámsterdam (que había descrito la papila ileal, conocida en ese entonces como valva ileocecal), sucesor del Dr. Johan Fonteijn, según algunos el anatomista oficial y un representante importante del gremio, corporación o cofradía de los cirujanos de esa ciudad, que encargó la obra (a la manera de un retrato gremial). Por ello se muestra al Dr. Tulp dando frente a un grupo de “alumnos” una lección de anatomía sobre la musculatura del miembro superior. El sombrero que usa demuestra su cargo. El disector ausente: En esa época la tarea de la disección del cadáver, por cierto sangrienta y considerada como menor, no la realizaba un doctor de la categoría del Dr. Tulp y era dejada a otros: el preparador. Este era quien disecaba y preparaba el cadáver para la lección.
Este individuo no está en la pintura, por eso no se observan en ella instrumentos cortantes. Los alumnos: Acompañan al Dr. Tulp otros personajes: Jacob Blok, Hartman Hartmanszoon, Adraen Slabran, Jacob de Witt, Mathijs Kalkoen y Frans Van Loenen. Luego, incluyó a Jacob Koolvelt , cuando ya el cuadro tenía su primera mano de barniz. Estos oyentes de la lección de anatomía eran “patrones” que pagaron para ser incluidos en la pintura en la restauración del año 1700, realizada por Jurriaen Pool, quien para asegurarse su inmortalidad escribió sus nombres en el papel que uno de ellos tiene en su mano. La identificación personal de los alumnos es posible por un pequeño número sobre las cabezas y una lista en los apuntes. El preparado: El cadáver correspondía a Adriaan Adriaansz (también conocido como Aris Adriaanzs, alias Het Kint, Aris Kint, o “el niño”), un ladrón de 41 años acusado de herir gravemente a un guardián de la prisión de Utrecht y que fue ahorcado en enero de 1632.
En esa época solo se permitía, por un lado, una disección pública por año y en invierno, para favorecer la conservación del cuerpo y, por otro, el cadáver debía ser de un criminal ejecutado. Por estas razones, en el siglo XVII las clases de anatomía con disecciones eran poco frecuentes. Lo primero que se abría era el abdomen (porque sus órganos se descomponen más rápido), luego el tórax, después la cabeza y, finalmente, los miembros. El anfiteatro de anatomía Lugar ausente: Estas disecciones públicas eran espectaculares y todo un acontecimiento social. Se realizaban en el “anfiteatro de anatomía”, que servía como sala de conferencias. Este lugar es conocido como “WAAG” Society, Instituto Holandés de Arte, Ciencia y Tecnología. Allí, y luego del pago de una entrada, podían concurrir cirujanos, estudiantes y hasta el público en general. Todos debían vestir acorde a una ocasión social solemne. Este lugar no está reflejado en la pintura (Figura 4).

El tema de la lección
En cuanto al miembro superior izquierdo que es motivo de la lección, se aprecia que es más largo que el derecho. Es posible que corresponda a otro cadáver. La mano no disecada impresiona también como si se hubiera dibujado luego. En cuanto a los músculos y tendones pintados hay algunas observaciones científicas; su disposición no es la habitual o normal. El músculo flexor superficial de los dedos fue dibujado insertándose en el epicóndilo lateral del húmero. Hay un error en el origen de los músculos, ya que debería señalarse el epicóndilo medial. Sin embargo, no todos los historiadores y científicos piensan igual, y se han planteado distintas hipótesis. Esta lección de anatomía se diferencia de otras por el hecho de que no se muestra una evisceración abdominal y se enfoca en los músculos y tendones que explican los movimientos de los dedos de la mano. Es una lección de anatomía funcional: estructura, función y movimiento. En ese entonces estaba en boga el estudio del movimiento en general, desde los planetas hasta el alma. Tal vez con esta pintura, Rembrandt quiso unirse a este grupo rebelde que cuestionaba los tradicionales conocimientos escolásticos. Allí estaban Francis Bacon (1561-1626), Galileo Galilei (1564-1642), Juan Kepler (1571-1630), Guillermo Harvey (1578-1657) y René Descartes (1596-1650), entre otros.
El libro de anatomía
En la esquina inferior derecha se observa un libro abierto de anatomía, posiblemente De Humani Corporis Fabrica (de Andrés Vesalio, 1543). Tal vez, sea la fuente utilizada para copiar los detalles de la anatomía del miembro pintado. La historia de la anatomía puede dividirse en dos épocas a partir de Vesalio: una previa y otra posterior, que dejó atrás las épocas de Hipócrates y Galeno. El hecho de que aparezca el libro de Vesalio en la pintura demuestra la importancia que este tenía en su tiempo.
La firma
Lo firmó en la esquina superior derecha. Es la primera pintura que Rembrandt firma con su apellido, pues antes lo hacía con sus iniciales “RHL” (Rembrandt Hamerszoon de Leiden), lo que ello refleja su confianza y éxito artísticos en ese momento.
Análisis del cuadro
En cuanto a la pintura, es un óleo sobre lienzo, de forma rectangular, más ancha que alta. Algo más de dos metros de ancho por un poco más de un metro y medio de altura. Los personajes pintados habrían pasado por el taller del pintor para ser retratados. Luego realizó el montaje de estos retratos individuales en el cuadro. Rembrandt fue básicamente un pintor de taller y los retratos constituyeron en su pintura una característica destacada. El espacio de la tela está dividido en tres par tes, por una “T” invertida. En el tercio inferior, horizontal, se encuentra el cadáver. Por arriba de él, quedan los dos tercios superiores, horizontales, que están divididos a su vez en dos partes verticales, una izquierda, para los “alumnos”, y otra derecha, para el Dr. Tulp. De esta manera, el cadáver queda en un plano inmediato, próximo al espectador, sin nada que lo separe, generando una sensación de compromiso con la escena. Así, la imagen del cuadro avanza sobre el espectador. La mesa de madera donde yace el cadáver, a la manera de una larga línea recta y casi horizontal, suavemente diagonal, bien iluminada en el centro de la pintura, se va oscureciendo y se encuentra sutilmente con la corta línea oblicua y curva del libro, ligeramente iluminada, en la esquina inferior derecha del cuadro; esto demuestra la capacidad de Rembrandt de generar efectos lumínicos sobre sus pinturas y de jugar con las líneas que sostienen la composición. Como característica principal se advierte en ella el uso y el manejo de la técnica del claroscuro (luces y sombras). Rembrandt demuestra una especial habilidad para controlar la luz y el contraste sombrío. La luz define cuerpos, volúmenes y espacio, se une a la narración del movimiento y refuerza los gestos expresivos. La sombra actúa como contraste dramático, enfatizando situaciones y apoyando la concentración de la luz. La reproducción de las ocho figuras de medio cuerpo –ejecutadas con un gran realismo– ocupa un primer plano.
Todos los rostros se encuentran iluminados. El fondo en general es oscuro, en penumbra. La luz se centra en el motivo de la lección: el cadáver. Sin embargo, el rostro de este está parcialmente en sombra, una técnica del pintor para reflejar la muerte. La luz que ilumina el cadáver viene de arriba, como si fuera divina. Las expresiones faciales y las miradas de los “alumnos” le imprimen realismo al cuadro: ellos están atentos a lo que enseña el Dr. Tulp. Por un lado, hay atención, concentración, entusiasmo y sorpresa en sus rostros; cada uno tiene una expresión distinta. Por el otro, las miradas de estos siete alumnos le dan dinamismo al cuadro; miran en varias direcciones. Este recurso expresivo que establece correspondencias entre los personajes de la pintura también invita al espectador a asistir a la representación.
En cuanto a la expresión del Dr. Tulp, se lo nota sereno y con aires de gran seriedad y solemnidad. Otro factor de dinamismo son las manos del Dr. Tulp: están activas. Sus gestos decididos acompañan el carácter narrativo de la escena. Con una mano muestra y con la otra explica. No cabe duda de quién manda en la escena. Pero es a través de la pinza que trascurre la acción; la mano derecha del Dr. Tulp se carga así de un intenso simbolismo. Por ello las manos están iluminadas, aunque de manera desigual, demostrando así cual es la más importante. En los cuadros de Rembrandt la intensidad de la luz organiza el movimiento. Los personajes están vestidos según su función y su lugar en la historia. El contorno y las formas de las figuras se entremezclan con el fondo. Las vestimentas oscuras ayudan a lograr este efecto.
Como contraste, los cuellos blancos de los abrigos, que además sirven para enmarcar el rostro. Uno de los alumnos se destaca y tiene una vestimenta diferente, más elegante, de color amarillento y brillante. En cuanto al traje del Dr. Tulp, posee un cuello distinto al resto, bordado. Se agregan los puños blancos que le dan fuerza a las manos. Por supuesto, su sombrero también lo distingue entre los demás. Si bien la escena está dominada por el cadáver y la luz se concentra en el tórax y el abdomen, el Dr. Tulp con sus manos es el referente estabilizador de la escena. Las figuras centradas alrededor del cadáver son una novedad, pues antes a los personajes se los pintaba en fila. Así se logra una sensación íntima en la pintura, que involucra al espectador en la escena representada (Figura 5).
La época Rembrandt Harmenszoon van Rijn (1606- 1669) fue hijo de su país, Holanda, y de su época, el siglo XVII. Era un momento muy particular de la sociedad holandesa. Las Provincias Unidas de los Países Bajos con el gobierno de la Casa de Orange-Nassau lucharon por independizarse de la Corona española, objetivo que lograron después de muchos años de guerra. Fue conocida como la Guerra de los 80 Años (1568-1648), en la que los holandeses pelearon contra el Imperio hispánico, con un lapso de una “tregua de doce años” que coincidió con la infancia y la adolescencia de Rembrandt. Este conflicto tuvo sus raíces en la Reforma Protestante y la Contrarreforma Católica, iniciada en el siglo XVI, con Martín Lutero (1483-1546), continuada con Juan Calvino (1509-1564), y que se extendió al siglo XVII, originando una división en la cristiandad entre católicos y protestantes. Fue una rebelión social europea que involucró la religión, la política y lo militar. En Holanda la doctrina calvinista se impuso mayoritariamente. En Ámsterdam vivían numerosos descendientes de judíos de España y Portugal, que habían sido expulsados a mediados del siglo XVII. Dedicados al comercio, muchos alcanzaron un alto nivel económico y algunos coleccionaban obras de arte.
Ámsterdam carecía de un pasado histórico rico de héroes y batallas, como Roma, París o Venecia. Holanda había crecido gracias al puerto de Ámsterdam, que había aprovechado los avatares del comercio internacional. Habiendo desarrollado un poderío naval importante, Holanda se instaló como una nueva potencia e imperio europeo. Los siglos XVI y XVII se ubicaron entre el Renacimiento y la Ilustración. Fue una época de convulsiones espirituales y de revolución científica. Un mundo de sentimientos muy contrastados y hasta dramáticos. En los principales países de Europa se inició el fomento del arte y de la ciencia, a través de las fundaciones de las Academias Nacionales, instituciones culturales que tenían una idea más moderna y revolucionaria que las clásicas universidades existentes que tenían un concepto escolástico. Se instaló así una nueva visión del mundo y del universo, basada en la razón y el conocimiento, dando origen a la ciencia moderna. Eran los tiempos del barroco. Con la reforma protestante se inició en Europa del norte una nueva tradición artística. Por un lado, los artistas buscaban nuevos temas, ya fuera en la vida cotidiana (los temas de su propio entorno) o en la recreación de hechos históricos, no eclesiásticos. Por el otro, los nuevos compradores de arte pasaron a adquirir objetos artísticos para decorar sus viviendas o las instituciones.
Reseña biográfica
En su vida personal conoció la bonanza económica y la gloria, así como la pobreza y el sufrimiento. Su muerte, a los 63 años, pasó casi inadvertida. El pintor: Según sus contemporáneos, el momento de plenitud creativa de este genial pintor fue diez años después de haber pintado la Lección de anatomía del Dr. Nicolaes Tulp. En la mayor parte de sus obras se destaca una gran sobriedad y una gran fuerza expresiva. Pinturas conceptuales e interiorizadoras, sutiles, cuidadas e inteligentes. Sus pinturas invitan a una reflexión sobre el destino del hombre. Rembrandt fue reconocido por sus contemporáneos como el gran pintor y grabador de Ámsterdam, y como un genio en el juego del claroscuro.
En cuanto a los “retratos de grupo”, este era un género característico de la pintura holandesa y Rembrandt marcó en la historia de los retratos colectivos un momento especial para ellos. Las asociaciones, grupos o compañías tenían la costumbre de encargar a los artistas cuadros que representaran a sus miembros, con la finalidad de inmortalizarlos. Con Rembrandt, la concepción del retrato colectivo se transformó en una verdadera escena de acción en que los retratados son los actores, con distintos papeles de importancia. Personalidad: Rembrandt tenía un carácter sociable y una gran capacidad para desarrollar vínculos con los más diversos sectores de la sociedad; una personalidad multifacética. Por su mentalidad, fue un digno representante de una Holanda democrática y progresista, impulsora de la modernidad. Era muy conocedor de las demandas del mercado de los marchantes y coleccionistas de su época.
Entendía los requerimientos de la sociedad en que vivió. Interpretaba que el cuadro debía convertirse en mercancía y el artista así podía asegurar su subsistencia. Sus maestros e influencias: Desde los 15 hasta los 18 años estudió sucesivamente con Jacob Isaacszoon van Swanenburg, Jacob Symonszoon Pynas, Pieter Pieterszoon Lastman y Joris van Schooten. Todos ellos pintores italianizantes, identificados con los aires renacentistas. Así se contagió de la técnica de Caravaggio (1573-1610). Luego abrió su propio taller en la casa de sus padres, en Leiden, y a los 19 años pintó su primer cuadro fechado: La lapidación de San Esteban. En 1632 se trasladó a Ámsterdam, donde instaló su nuevo taller y donde pintó su primera lección de anatomía, la del Dr. Tulp, que le sirvió de carta de presentación para lograr nuevos y destacados clientes. Entre ellos el gobernante Federico Enrique de Orange.
Así, Rembrandt se inscribió en la gran tradición de la pintura renacentista, en especial la italiana; utilizando el juego de luces y sombras (tratamiento del claroscuro), de acuerdo con las tradiciones del tenebrismo italiano. Es de destacar que a los 30 años, en una subasta de pinturas, descubre a Tiziano (1489-1576) y queda influenciado por él. También Rafael (1483-1520) sería otro de sus pintores referentes.
Reflexiones finales
En una primera mirada, uno observa una clase práctica de anatomía cuyo sentido es un mejor conocimiento del cuerpo humano. Sin embargo, el cuerpo del cadáver es tomado como excusa para el retrato social y colectivo de los personajes pintados. El otro propósito del cuadro es resaltar la expresión de los nuevos conceptos del movimiento que imperaban en la época. Para ello, se utiliza la disección de los músculos del miembro superior, que se muestran como elemento secundario. La pintura es conmovedora y memorable porque logra aglutinar todos estos temas. Es la realización de una autopsia ante un público de personajes ilustres, invitados a asistir al anfiteatro, que no forman parte de la pintura, pero se sabe que están. El cuerpo al desnudo llama la atención de los presentes, en una época en la que todo estaba oculto.
En las disecciones está la verdad de lo que es el cuerpo. A pesar de ello, el cadáver es un objeto que nadie ve como tal, ya que se le presta mayor atención al retrato social y colectivo. En esta pintura queda retratado lo que esas personas vivieron en ese momento. La pintura representa una historia de miradas y de manos. La suma de sus partes da el mensaje final. La verdad cabalga entre lo verídico y lo verosímil. El cuadro es verosímil, pero no es verídico para quien lo observa; sutileza que permite que haya más de una opinión al respecto. El espectador se siente protagonista de la escena. En ese equilibrio, Rembrandt pinta a sus personajes y al cadáver, que ocupan distintos espacios en la pintura. El criminal ajusticiado se purifica, constituyendo una metáfora de la muerte a través del acto sublime involuntario, donde el muerto termina enseñándoles a los vivos. Uno se imagina la “voz” de Tulp dando su explicación o lección. Por otro lado, se ven las miradas atentas de los patrones. El cuerpo inerte del criminal, gracias a Tulp, logra el movimiento. Finalmente, nuestra atención y mirada analítica tratan de descifrar el mensaje de la pintura, buscando el secreto de la lección de anatomía del cuerpo, en una combinación de “ver” y “tocar”.
Los cuadros sobre la lección de anatomía Las lecciones de anatomía han sido temática recurrente de obras de arte que se vinculan con la medicina y fue en Holanda donde tuvieron su mayor auge. 1. Antecedentes No fue la primera obra de lección de anatomía. Ya existían otros cuadros de la universidades italianas en el comienzo siglo XVI. Como antecedente de la temática de esta pintura, debemos citar la lección de anatomía del doctor Willem van der Meer, hecha por el pintor Michiel Jansz en 1617, que se encuentra en el Museo Het Prinsehof de los Países Bajos (Figura 6). Luego apareció otra lección de anatomía, la del doctor Sebastiaen Egbertszn, hecha por Thomas de Keyser en 1619, que era el retratista que más trabajaba en Ámsterdam hasta que se instaló allí Rembrandt (Figura 7). 2. Su segunda lección de anatomía Luego de la excelente repercusión de la lección de anatomía del doctor Tulp, Rembrandt, a los 50 años pinta La lección de anatomía del doctor Joan Deyman. Fue realizada también por encargo de la corporación de cirujanos, en 1656. Fue su último éxito público. Esta obra fue mutilada por un incendio en 1723, por eso no se aprecia en forma completa (Figura 8)
3. La historia posterior de la Lección de anatomía del Dr. Nicoales Tulp En la colección Real: casi dos siglos después de haberse pintado esta primera lección de anatomía de Rembrandt, el Colegio de Médicos decidió la venta pública del cuadro con el fin de ayudar económicamente a las viudas de los cirujanos. La corona de los Países Bajos compró la obra y la incorporó a su colección real. Rembrandt es considerado un maestro barroco y el pintor más importante de Holanda. Se estima que realizó unas trescientas pinturas. La lección de anatomía del Dr. Tulp estuvo expuesta en el salón de la corporación de cirujanos de Ámsterdam hasta 1828 cuando el rey Guillermo I lo compró para el museo Mauritshuis (La casa de Mauricio) de La Haya. Es de resaltar que este edificio fue construido en 1640 para el conde Juan Mauricio de Nassau (1604-1679), quien era gobernador del Brasil holandés (Nueva Holanda), zona norte de la colonia portuguesa de Brasil, gobernada por las Provincias Unidas de los Países Bajos durante la colonización neerlandesa de América, entre 1630 y 1654. Fue convertido en museo en 1822. 4. Otras lecciones de anatomía posteriores Hay más de 140 cuadros de distintos pintores que llevan el nombre “Lección de anatomía”, como por ejemplo la Lección de anatomía del Dr. Frederick Ruysh (hijo), realizada por Adriaen Backer en 1670, que se encuentra en el Museo de Ámsterdam (Figura 9). También la Lección de anatomía del Dr. Frederick Ruysch (padre), realizada por Jan Van Neck en 1683, que se encuentra en el Museo de Ámsterdam. Es la disección de un recién nacido aún unido a la placenta, y un esqueleto infantil (Figura 10). Más tarde, la Lección de anatomía del Dr. Willem Röell, realizada por Cornelis Troost en 1728, que se encuentra en el Museo de Ámsterdam (Figura 11).


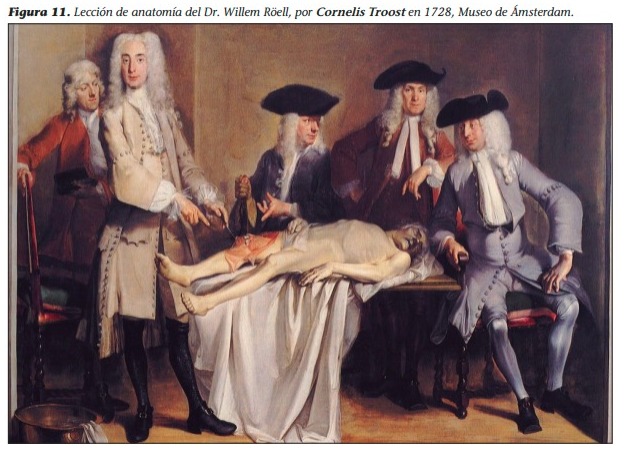
Bibliografía
1. Aguilar MT. Descartes y el cuerpo-máquina. Pensamiento. 2010;66(249):755-70.
2. Aguilar-Fleitas B. Breves historias del cuerpo (III). El cuerpo anatómico y las lecciones de anatomía. Revista Uruguaya de Cardiología. 2020;35(3):270-5.
3. Armendáriz-Beltrán C, Arrieta-Cruz I. La lección de anatomía del Dr. Nicolaes Tulp. Revista Casos y Revisiones de Salud. 2018;1(0):71-5.
4. Bankl HC, Bankl H. Dr. Nicolaas Tulp. A critical view of Rembrandt’s Anatomy Lesson. Wiener Klinische Wochenschrift. 2000;112(8):368-71.
5. Barcat JA. Lecciones de anatomía. Medicina (Buenos Aires). 2000;60(1):146-8.
6. Bezerra AJ. Admirável mundo médico: a arte na história da medicina. Brasilia (DF). CRM-DF, 2006.
7. Bezerra AJ, DiDio LJ, Piva-Junior L. Dissection of Rembrandt´s “Anatomy of Dr. Nicolaas Tulp”. Archivo Italiano di Anatomia e di Embriologia. Italian Journal of Anatomy and Embriology. 1991;96(2):153-64.
8. Buzzi A E. Arte y Medicina. Editorial Alfredo Buzzi. Buenos Aires, 2015.
9. Cabanne P, 1921. Rembrandt, trad. Maria João Leal de Faria Albuquerque, Maria do Rosário Luiz Gomes Castro Pernas, dir. artística Peter Knapp, Christine Sahuc Liosboa. Verbo, D.L. 1994.
10. Carabaño-Aguado I. La lección de anatomía del Dr. Frederick Ruysch. Jan Van Neck, 1683. Pediatría Atención Primaria. 2014;16(63):281-2.
11. Castellano IA, Delgado P. Las lecciones de anatomía en el arte. Revista Argentina de Anatomía Online. 2010; 1(2):33-9.
12. Cirigliano V. La lección de anatomía de Aris Kindt. Revista Argentina de Anatomía Online. 2010;1(1):31.
13. Echeverría R.: Los genios de la pintura, Vol 31. Rembrandt. Gran Biblioteca Sarpe. Madrid, 1979.
14. Gómez-Santos M. La medicina en la pintura. Ministerio de Educación. Madrid, 1978.
15. Grandes maestros de la pintura: Rembrandt. Editorial Sol 90. Barcelona, 2008.
16. Masquelet AC. The anatomy lesson of Doctor Tulp. Bull. Acad. Natl. Med. 2011;195(3):773-83.
17. Medeiros-Fernandes GJ. Eponímia: Glossários de Termos Eponimos em Anatomia; Etimologia: Dicionário Etimológico da Nomenclatura Anatomica. Editora Plêiade. San Pablo, 1999.
18. Moscovici M, Rodrigues FF. Mãos em evolução. Med Line editora. Río de Janeiro, 2014.
19. Nabais JS. Rembrandt - o cuadro “A Lição de anatomia do Dr. Tulp” e a sua busca incessante pelo autoconhecimento. Revista da Faculdade de Letras 2008;I Série(VIIVIII):279-96.
20. Prado JM. Entender la pintura, tomo 10. Rembrandt. Ediciones Orbis. Barcelona, 1989.
21. Rosler R, Young P. La lección de anatomía del doctor Nicolaes Tulp: el comienzo de una utopía médica. Revista Médica de Chile. 2011;139(4):535-41.
22. Saint-Cyr VM. Rembrandt contra el cientificismo hipermoderno. Teoría y Crítica de la Psicología. 2013;3:102-15.
23. Vries A.B, Tóth-Ubbens M, Froentjes W. Rembrandt in the Mauritshuis: An Interdisciplinart Work. Sijthoff & Noordhoff International Publishers, The Hague, 1978.
24. Zumthor P, Fernandes R. A vida quotidiana na Holanda no tempo de Rembrandt. Lisboa. Livros do Brasil, 1964.
Descargar Contenido
IMPORTANCIA MÉDICA. PARA NO OLVIDAR
Cambio climático. Su impacto en la salud
Dr Jorge Osvaldo Gorodner
Médico y Doctor en Medicina (UBA). Profesor Honorario en Medicina (UBA). Miembro de la Academia Nacional de Medicina de Buenos Aires. Miembro de Honor de la Asociación Médica Argentina. Director de la Carrera del Doctorado en Medicina (UNNE).
Hipócrates (460 a. C.) dijo: “la salud y la enfermedad en el hombre no solo están en relación con su organismo, sino también con el medioambiente, especialmente con los fenómenos atmosféricos”

El cambio climático y el calentamiento global, unidos con factores de conducta del hombre, dan lugar al incremento o aparición de agentes microbianos de alto poder deletéreo, que ocasionan epidemias o pandemias con millones de muertos e ingentes pérdidas económicas para los pueblos involucrados. Los cambios introducidos por el hombre en el medio físico y su consecuente impacto aumentan los problemas de salud, creando ambientes propicios para la aparición y diseminación de patologías. En 1982 la Organización Mundial de la Salud (OMS) reconoció que los impactos ambientales ocasionados por el hombre son causados por factores que conforman ingredientes determinantes, tales como el establecimiento de numerosas represas en el curso de grandes ríos; la extensión de las fronteras agropecuarias; la deforestación; el recimiento desordenado de comunidades; la insuficiencia de servicios de agua potable y eliminación de excretas; analfabetos; la pobreza y la desnutrición; las insuficientes políticas educativas y sanitarias; etcétera.
Todos estos elementos se conjugan con el aumento de las variables climáticas y ambientales para constituir una situación preocupante y de compleja solución. Además de lo señalado, deben considerarse otros factores, como los cambios de conducta del hombre, la intensificación de sus migraciones debidas a razones sociales o de trabajo, los factores inmunogenéticos recombinantes y mutantes de agentes infecciosos y vectores, la ingeniería genética con escasos controles, el deterioro de las infraestructuras sanitarias, entre otros; facilitadores, en algunos casos, de las patologías emergentes.
La temperatura, la humedad relativa ambiental y las lluvias, que modifican su régimen debido a los impactos ambientales, ocasionan importantes consecuencias sanitarias, en particular generando una multiplicación de vectores de enfermedades endemoepidémicas, la emergencia o aparición de nuevas entidades mórbidas, además de otras patologías, como las ocasionadas por estrés. A esto debe añadirse la problemática nutricional por afectación en la producción de alimentos, que perjudica en primer lugar a grupos vulnerables de la población. Muchos proyectos de desarrollo podrían ser peligrosos para el ambiente y, en consecuencia, causar riesgos sanitarios importantes, si no se cuenta con un adecuado contralor para evitar que se liberen toneladas de dióxido de carbono a la naturaleza. Hemos estudiado en Ituzaingó, en la provincia de Corrientes, Argentina, durante el período 1994/2006, el probable impacto ambiental que podría ocasionar la Represa de Yacyretá (Argentina-Paraguay) con su construcción y la constitución del lago de alimentación a expensas del río Paraná. Se detectaron durante la marcha de la obra significativas variaciones en los indicadores sanitarios y ambientales.
En particular, las diarreas en el período 1994/1996 aumentaron un 183%, y las infecciones respiratorias en el lapso 1994/1995 ascendieron 242%. La lluvia se incrementó en 373,5 mm, totalizando 2062 mm/ año. La temperatura máxima aumentó 1,3ºC por sobre las cifras habituales y la humedad relativa ambiental mínima aumentó casi un 15%, disminuyendo las cifras máximas. Monitoreos posteriores en el área de estudio, sometido a la corriente climática del Niño, permitieron constatar a partir del año 2002 un significativo incremento de diarreas e infecciones respiratorias, registrándose en el 2004 que las diarreas habían aumentado un 200% y las infecciones respiratorias un 700%. La Argentina ha sufrido en los últimos tres años importantes sequías relacionadas con la corriente de La Niña, siendo la actual (2022) la más importante. Todas las transformaciones producidas sobre el medioambiente y sus formas de vida producen crisis en los organismos que no pueden adecuarse a los cambios a los que se encuentran expuestos.
Por eso, además de las modificaciones de carácter global que se están produciendo en todo el mundo, los cambios introducidos por el hombre en el medio físico aumentan los problemas de salud. La OMS (3/11/2022) (REC n°2626) señala que el Cuerno de África (Digbuti, Etiopía, Kenia, Somalia, Sudán del Sur, Sudán, Uganda) han sufrido, entre el 1 de enero y el 30 de mayo de 2022, 39 situaciones epidemiológicas de gravedad (inundaciones, sequías, hambrunas, emergencias epidemiológicas infecciosas). Cuarenta y siete millones de personas han padecido hambre aguda y el 45% de las muertes en niños menores de 5 años están asociadas a desnutrición. En Kenia fallecen anualmente 5.000 niños por diarrea, y otros 70.000 están en riesgo de muerte, fundamentalmente por la corriente del Niño y el calentamiento global. Somalia dista de la Argentina 11.636 km, Océano Atlántico por medio.
Las enfermedades infecciosas emergentes no difieren de las conocidas en esta región del planeta, incluyendo sequías e inundaciones. Finkielman J y col. señalaron que “con frecuencia observamos que, al alterar las condiciones naturales de una región, se alteran, a su vez, algunas de las condiciones de otras zonas que pueden estar muy distantes de la primera, lo cual constituye un factor de la estrecha vinculación que existe entre todos los ecosistemas del planeta. Por ello se considera que los ecosistemas terrestres se encuentran alterados por la acción del hombre”. Weissembacher M y col. han manifestado que “en los albores del siglo XXI las enfermedades emergentes plantean un serio desafío para su control. Para controlar estas patologías, dentro de una ecología tanto global como local, que poseen carácter dinámico por estar moduladas por cambios tecnológicos, sociales, económicos, ambientales y demográficos, además del biológico propio de los microorganismos, se requiere de una estrategia integrada, donde la vigilancia epidemiológica juega un rol fundamental”.
En el último siglo las temperaturas mundiales treparon, en promedio, más de 0,5° C, y la década de 1990 resultó ser una de las más tórridas registradas hasta el momento. Los glaciares están desapareciendo y los corales marinos se atrofian. Las sequías son importantes en áreas de Asia y África, y las devastaciones derivadas de la corriente de El Niño son cada vez más frecuentes al este del Pacífico. Los polos han comenzado a descongelarse y los lagos y ríos en los países fríos tienden a hacerlo más temprano cada año. Las elevadas temperaturas podrían ampliar el rango de acción de los distintos vectores de enfermedades transmisibles, entre ellos roedores, mosquitos y garrapatas. Algunos géneros de mosquitos vectores se multiplican de manera exponencial y aparecen en altitudes mayores, extendiéndose geográficamente, con el riesgo consiguiente. “Las patologías de implicancia sanitaria que afectan a nuestro Continente y que se incrementaron de manera significativa son mayoritariamente zoonosis: entre otras, el dengue, la fiebre amarilla, el zika, la chikungunya, la leishmaniasis, el paludismo, el hantavirus y, recientemente, el SARS CoV-2, este último, declarado pandemia por la Organización Mundial de la Salud. Al 18 de octubre de 2022, se han registrado en el mundo alrededor de 625,7 millones de casos y a junio de 2022 fallecieron 6.328.688 personas.” Varios autores han señalado que el problema radica en la pérdida de biodiversidad. Se estima que “la salud debe concebirse a escala global” respecto de la pérdida de la biodiversidad, a los fines de hacer frente eficazmente a la problemática zoonótica (Adelaida Sarukhian, Instituto Salud Global Barcelona). Este concepto se refuerza con lo que me expresaran hace casi cuarenta años en la Escuela de Higiene y Medicina Tropical de Londres: “no hay distancia entre los continentes”.

Elías Hurtado Hoyo y col. han expresado, sobre bioética aplicada a las zoonosis, en Zoonosis y su Magnitud Epidemiológica – Problemática del Cambio Climático, libro de nuestra autoría, que: “Algunos meses después de la finalización de la Guerra se creó, en 1945, la Organización de las Naciones Unidas (ONU). Su primera decisión fue fundar ese mismo año la Organización Mundial de la Salud (OMS). En el preámbulo de su constitución la OMS estableció que: ‘La salud es un estado de completo bienestar físico, mental y social, y no solamente la ausencia de afecciones o enfermedades’. Dicho concepto tuvo la primera ampliación en 1992 al agregarse ‘y en armonía con el medioambiente’. Esto fortaleció la defensa de lo ecológico, asumida por muchos movimientos sociales para que la evolución armónica de los pueblos trascurra en una permanente ‘integración hombre-hábitat’. En ese largo período se ha visualizado y jerarquizado la importancia de todo lo ateniente al hábitat en que transcurre la existencia de los seres vivos. Estos episodios históricos quedaron como ‘hitos’, principales generadores de un concepto de salud más amplio, al que denominamos ‘salud plena e integral’”. Concluyen que: “De no ordenarse mediante acciones decisivas; según los expertos, el mundo sigue un rumbo ‘catastrófico’ que provocará un aumento de temperatura media de 2,7°C, de aquí a finales de siglo. Los países deben redoblar sus esfuerzos (ONU) y responder a los compromisos que suscribieron en el Acuerdo de París de 2015 para la lucha contra el cambio climático. Los países pobres son las primeras víctimas del impacto del calentamiento global”.
Es imprescindible llevar a cabo una serie de medidas de cambio de conducta, entre otras, transparencia en las acciones sanitarias preventivas y de control epidemiológico, a saber: regular las migraciones y los asentamientos humanos en condiciones sanitarias adecuadas; establecer un programa permanente de educación para la salud; implementar una política sanitaria en la que la prevención con vacunas y otros biológicos debidamente aprobados, la vigilancia epidemiológica y el saneamiento ambiental sean prioritarios, destacando la calidad del agua de bebida, la correcta eliminación de excretas y el control bromatológico de los alimentos. Además, desarrollar un sistema de información geográfica que permita determinar la dinámica espacial de patologías transmitidas por vectores; llevar a cabo una política internacional de prevención para la protección del medioambiente y la salud, incluida la educación comunitaria; reducir las emisiones de dióxido de carbono y otros gases contaminantes; propender a un mayor desarrollo de la investigación científica compartida.
Como corolario de lo señalado en Egipto al dar inicio a la Cumbre Internacional sobre el Clima COP27, el jefe de las Naciones Unidas dijo que: “La única forma de ‘poner fin a todo este sufrimiento’ de ‘una autopista al infierno climático’ es que el mundo coopere o muera” (La Nación, 7/11/2022). Tenemos la certidumbre de que, con mayor cultura, educación, cambios de conducta, proyectos de investigación y desarrollo mundialmente consensuados, la humanidad logrará alcanzar un mundo mejor con salud y progreso.
Bibliografía
Gorodner JO, et al. Impacto ambiental de modificacôes ecológicas realizadas em uma área subtropical. Rev. da Sociedade Brasileira de Medicina Tropical. 2004;37(2):154-7.
Gorodner JO. Editorial Cambio climático y salud humana. Rev Asoc Méd Arg. 2007;3:5-7. Gorodner JO. Cambio climático y Zoonosis. Perspectivas epidemiológicas. Revista de Enfermedades Emergentes. Barcelona-España. 2008;10(3):81-3.
Gorodner JO, et al.- Salud y Cambio Climático. Una visión Sanitaria en América del Sur. E-book disponible en: https://med.unne.edu.ar/index.php/3dflip-book/las-zoonosis-y-su-magnitud-epidemiologica-problematica-del-cambio-climatico/
Gorodner JO, et al. Las zoonosis y su magnitud epidemiológica. Problemática del Cambio Climático. Editor JO Gorodner. 2021- E-book disponible en: https://www.ama-med.org.ar/images/uploads/files/Ebook%20Zoonosis%20Jorge%20Gorodner%20 2021.pdf